Langzeit-EKG
Die Informationen auf dieser Seite sind auch in einem eBook der Patienten-Akademie enthalten, in dem die verschiedenen EKG-"Arten" beschrieben werden.
Sie bekommen die Version dieses eBooks (Band 6 der eBook-Reihe) in verschiedenen Formaten:
- padBook (für iPad und epub3-fähige eBook-Reader)
- phoneBook (für smartPhones)
- Paperwhite (für Kindle Paperwhite)
Prinzip
Es gibt 2 Gründe zur Durchführung eines Langzeit-EKG:
- Suche nach der Ursache von Beschwerden: Solche Beschwerden können durch Herzrhythmusstörungen verursacht werden, die nur sporadisch, gelegentlich und ohne auslösende Ursache auftreten. Deshalb und oft auch wegen ihrer Seltenheit können sie in einem normalen EKG oftmals nicht erkannt werden. Mit einem Langzeit-EKG zeichnet man jeden einzelnen Herzschlag während einer Dauer von 24 Stunden oder länger auf.
- Suche nach Herzrhythmusstörungen, die bei anderen Herzkrankheiten auftreten können: Es gibt Herzkrankheiten, von denen man weiß, daß gehäuft Herzrhythmusstörungen auftreten können, die auch gefährlich sein können, unabhängig davon, ob ein Patient Beschwerden verspürt oder nicht. Bei solchen Patienten führt man ein Langzeit-EKG durch, um vorsorglich nach solchen Rhythmusstörungen zu suchen. Die Suche nach solchen selten auftretenden Ereignissen zeigt manchmal, daß Herzrhythmusstörungen auftreten, die gefährlich sind und dringend behandelt werden müssen, obwohl der Betroffene selber gar nichts bemerkt. Dies betrifft meistens Menschen mit bestimmten Formen einer Durchblutungsstörung des Herzmuskels (koronare Herzkrankheit), mit Erkrankungen des Herzmuskels oder bestimmten „elektrischen Krankheiten“ des Herzens.
- Suche nach Durchblutungsstörungen des Herzmuskels: Bei Menschen mit einer Koronarkrankheit kann es nicht nur bei körperlichen Belastungen, sondern manchmal „nur so“ zu Durchblutungsstörungen des Herzmuskels. Einige solcher Phasen mit Durchblutungsstörungen machen sich mit den typischen Schmerzen (Angina pectoris) bemerkbar, viele Attacken verlaufen aber ohne Beschwerden und sind „stumm“; sie machen sich nur mit bestimmten Veränderungen des EKG bemerkbar. Mit dem Langzeit-EKG kann man nach solchen „stummen“ Durchblutungsstörungen des Herzens suchen.
Durchführung
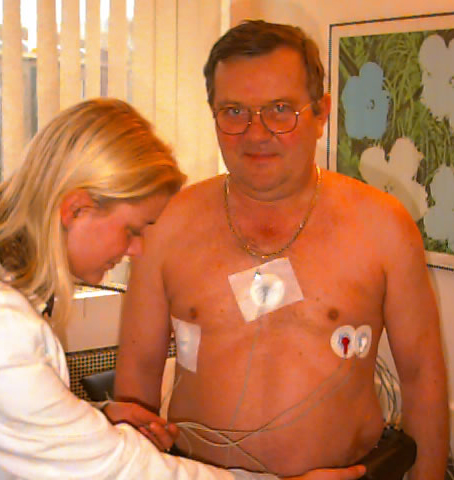 |
| Abb. 1 |
Das EKG wird über 4 – 6 Elektroden (je nach Gerätetyp) abgeleitet, die bei der Anlage des Gerätes auf der Brust aufgeklebt werden (Abb. 1).
Diese Elektroden werden mit einem Aufzeichnungsgerät verbunden, das die Größe eines tragbaren Kassettenrekorders (Walkman®) hat. In diesem Aufzeichnungsgerät wird das EKG heutzutage im elektronischen Datenspeicher des Gerätes festgehalten. Die Kabel der Elektroden werden durch die Kleidung nach außen geleitet, das Aufzeichnungsgerät kann man entweder mit einem Gürtel an der Hüfte befestigen oder es wie eine Umhängetasche tragen.
Der Patient erhält bei der Anlage des Gerätes ein Protokoll ausgehändigt, in das er alle Tätigkeiten und Beobachtungen während der Laufzeit der Aufzeichnung eintragen kann.
Zur Auswertung wird das aufgezeichnete EKG in ein spezielles Auswertegerät übertragen. Das Auswertegerät stellt das aufgezeichnete EKG auf einem Bildschirm dar, speichert es in einem Computer ab und druckt es auf Papier aus. Die Analyse der Auswertung erfolgt entweder vollautomatisch durch das Auswertegerät oder manuell, indem der Arzt jeden einzelnen Herzschlag im Zeitraffer ansieht und nach Herzrhythmusstörungen absucht.
Es gibt Langzeit-EKG-Geräte, die jeden einzelnen Herzschlag während der 24-stündigen Aufzeichnungsphase aufzeichnet (= kontinuierliche Methode) und solche Geräte, die nur Herzrhythmusstörungen aufzeichnen, die normalen Herzschläge aber nicht berücksichtigen (= diskontinuierliche Methode).
Was merkt man?
Ein Langzeit-EKG ist vollkommen schmerzlos.
An die Elektroden und das Aufzeichnungsgerät, das 24 Stunden lang getragen werden muß, hat man sich schnell gewöhnt.
Was kann passieren (Komplikationen)?
Die Untersuchung hat keinerlei Komplikationen. Man darf das Gerät allerdings nicht in explosionsgefährdeter Umgebungen (z.B. an Arbeitsplätzen, an denen brennbare Gase frei werden können) tragen, sonst wird es gefährlich.
Ergebnisse
Suche nach Erklärung für Beschwerden
Eine der wichtigen Erkenntnisse nach Durchführung eines Langzeit-EKG ist bei Menschen, die über Herzklopfen, Herzstolpern oder Herzrasen klagen, ob und um welche Herzrhythmusstörung es sich handelt.
Oft sind Unregelmäßigkeiten des Herzschlages erkennbar, die aber so selten und unberechenbar auftreten, daß sie während eines EKG in der Praxis der Arztes nicht aufgezeichnet werden konnten. Hier kann das Langzeit-EKG helfen. Sehen Sie in Abb. 2 das Langzeit-EKG eines Patienten, die über extremes Herzklopfen klagte.
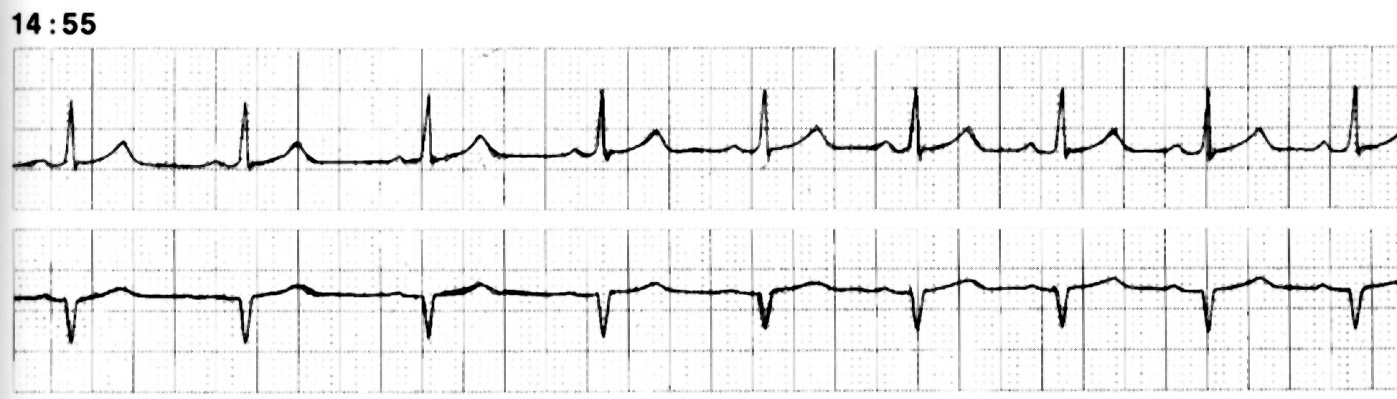 |
| Abb. 2 |
Sie sehen die Aufzeichnung des EKG während der Phase (14:55 Uhr), zu der das Herzklopfen empfunden wurde: Das EKG zeigt keinerlei Herzstolpern.
Es läßt sich somit nicht klären, was die Empfindung von Herzklopfern verursacht hat, jedoch sind es sicherlich und definitiv keine Herzrhythmusstörungen.
In Abb. 3 sehen Sie die EKG-Aufzeichnung eines Patienten, der ebenfalls über Herzstolpern klagte.
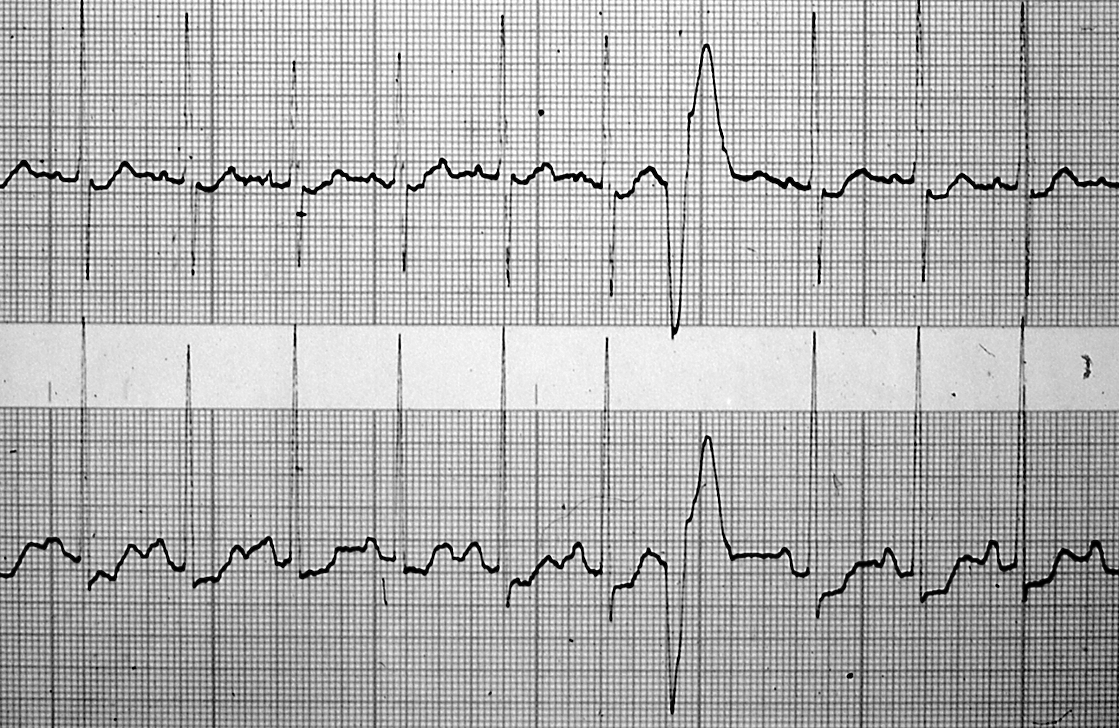 |
| Abb. 3 |
Hier sehen Sie in der Mitte des Bildes einen aus einer Herzhauptkammer stammenden Extraschlag (= ventrikuläre Extrasystole). Die Ursache seines Empfindens ist somit geklärt. (Während der gesamten Aufzeichnungszeit des EKG über 24 Stunden traten solche Extrasystolen nur sehr selten auf. Weil es zudem keine Hinweise auf das Vorliegen einer anderen Herzkrankheit gab sind diese Extrasystolen als harmlos einzustufen.)
In Abb. 4 sehen Sie das EKG eines Menschen, der wiederholt über Schwindelgefühle klagte.
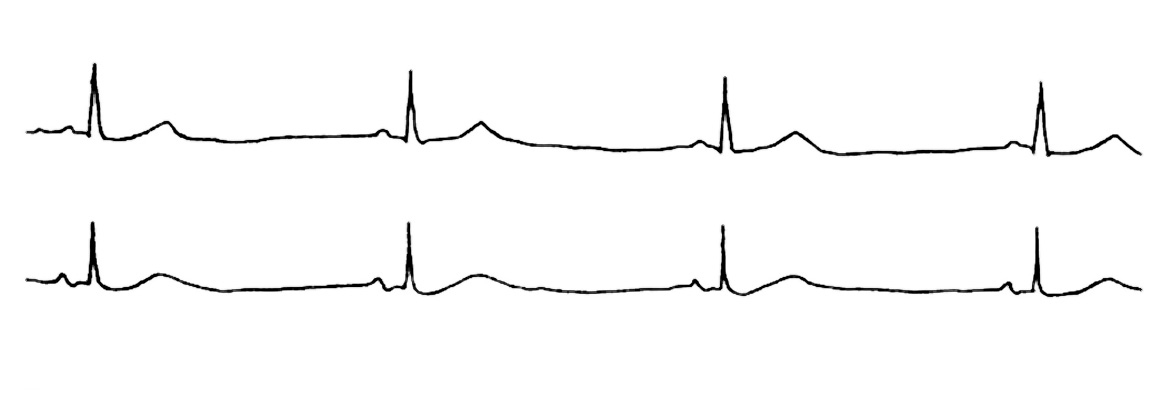 |
| Abb. 4 |
Das EKG zeigte (auch während anderer als der abgebildeten Phase) einen stark verlangsamten Herzschlag (= Bradykardie), der manchmal nur 49/min erreichte. Die Ursache seiner Beschwerden war geklärt, der Patient erhielt einen Herzschrittmacher.
In Abb. 5 sehen Sie das EKG eines Patienten, der das Empfinden von Herzrasen hatte.
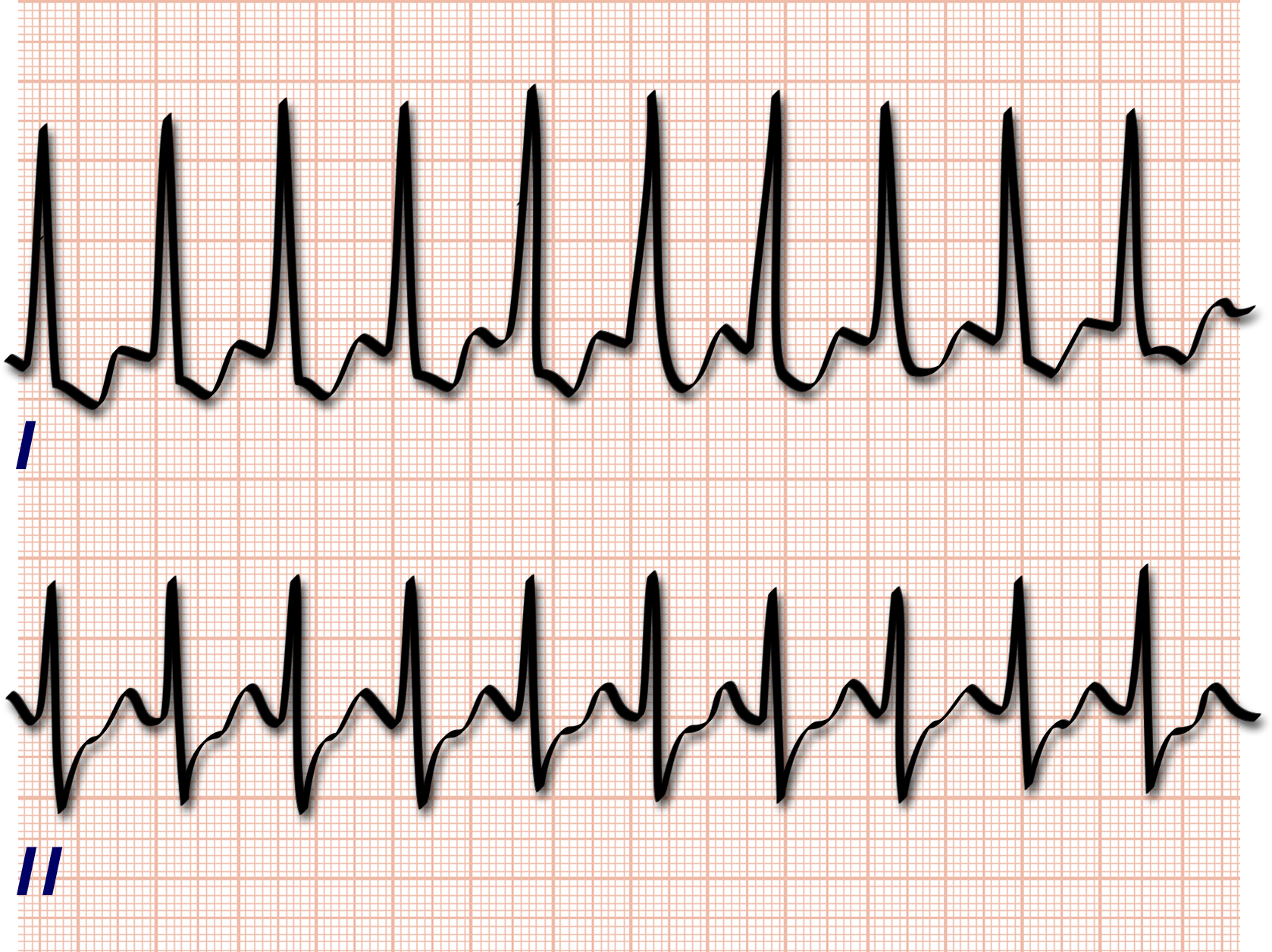 |
| Abb. 5 |
Tatsächlich fand sich im Langzeit-EKG eine dauerhafte, über die gesamte Aufzeichnungsphase anhaltende Beschleunigung des Herzschlages auf ca. 120 - 130/min.
Als Ursache wurde eine Überfunktion der Schilddrüse festgestellt.
Abb. 6 zeigt einen Ausschnitt des Langzeit-EKGs eines 84 Jahre alten Mannes, der schon seit längerem über Schwindel klagte.
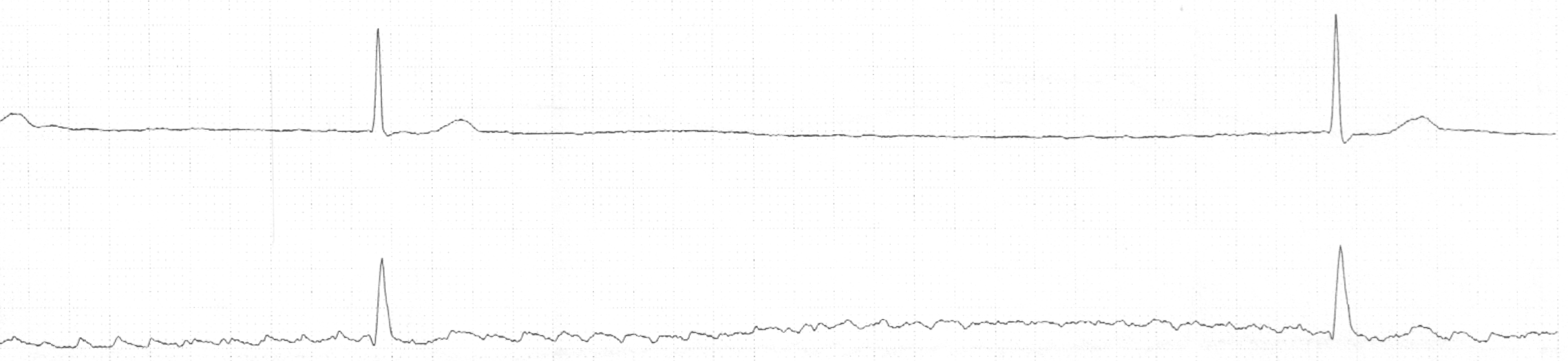 |
| Abb. 6 |
Man sieht eine Herzrhythmusstörung mit Namen „Vorhofflimmern“, das (hier:) mitten in der Nacht (5:24 Uhr) zu einer sehr langsamen Herzfrequenz führte. Ähnliche Ereignisse traten auch zu anderen Tageszeiten auf, wobei oft, aber nicht immer Schwindel geklagt wurde. Der Patient erhielt einen Herzschrittmacher, wonach es ihm wieder anhaltend gut ging.
Der Patient, dessen EKG Sie in Abb. 7 sehen, klagte über phasenweise auftretendes Herzstolpern.
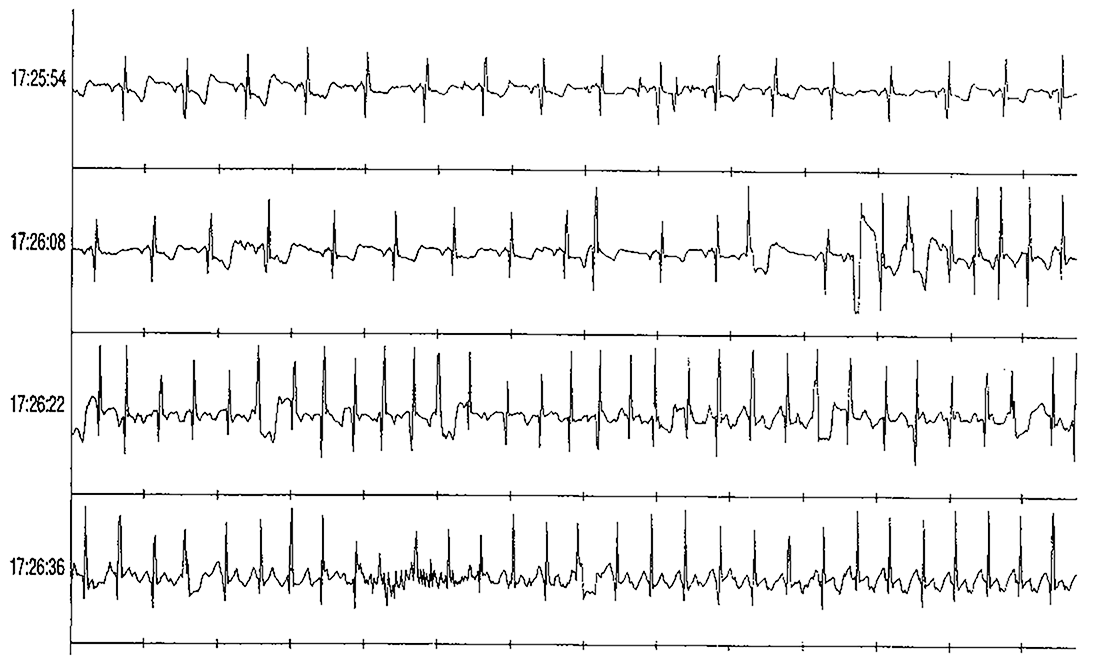 |
| Abb. 7 |
Das EKG zeigte um 17:26 Uhr das plötzliche Auftreten von Vorhofflimmern, das seine Beschwerden gut erklärte. Er wurde auf ein gerinnungshemmendes Medikament (Marcumar®) eingestellt und im weiteren Verlauf mit einer sog. Katheterablation behandelt.
Bei einem anderen Patienten (Abb. 8) mit Herzstolpern zeigte das Langzeit-EKG ebenfalls Vorhofflimmern, das aber im Laufe der Aufzeichnung wieder in den normalen Herzrhythmus (= Sinusrhythmus) umsprang.
 |
| Abb. 8 |
Und schließlich sehen Sie in Abb. 9 das EKG eines Mannes, der über ein „irgendwie sonderbares Gefühl“ klagte.
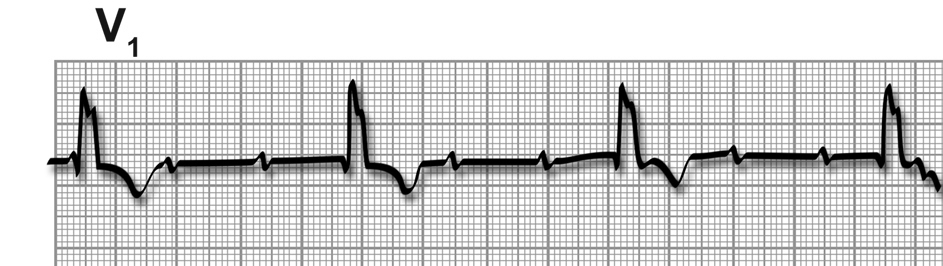 |
| Abb. 9 |
Das EKG zeigte einen totalen av-Block während der gesamten Aufzeichnungsphase des EKG. Sie erkennen den totalen av-Block in diesem EKG daran, daß es zwischen den elektrischen Aktionen der Vorkammern (kleine Wellen) und den Aktionen der Hauptkammern (hohe spitze Zacken) keine Beziehung mehr gibt und daß beide unabhängig voneinander arbeiten (normaler folgt nach jeder Vorhof- auch eine Kammeraktion).
Genaueres zu dieser und zu den anderen Herzrhythmusstörungen erfahren Sie in Band 17 dieser eBook-Reihe über Herzrhythmusstörungen.
Suche nach möglicherweise gefährlichen Herzrhythmusstörungen bei anderen Herzerkrankungen
Es gibt Herzkrankheiten, bei denen man gehäuft davon ausgehen muß, daß u.U. gefährliche Herzrhythmusstörungen auftreten. Bei solchen Patienten führt man oft vorsorglich Langzeit-EKG-Untersuchungen durch.
Sehen Sie die folgenden Beispiele:
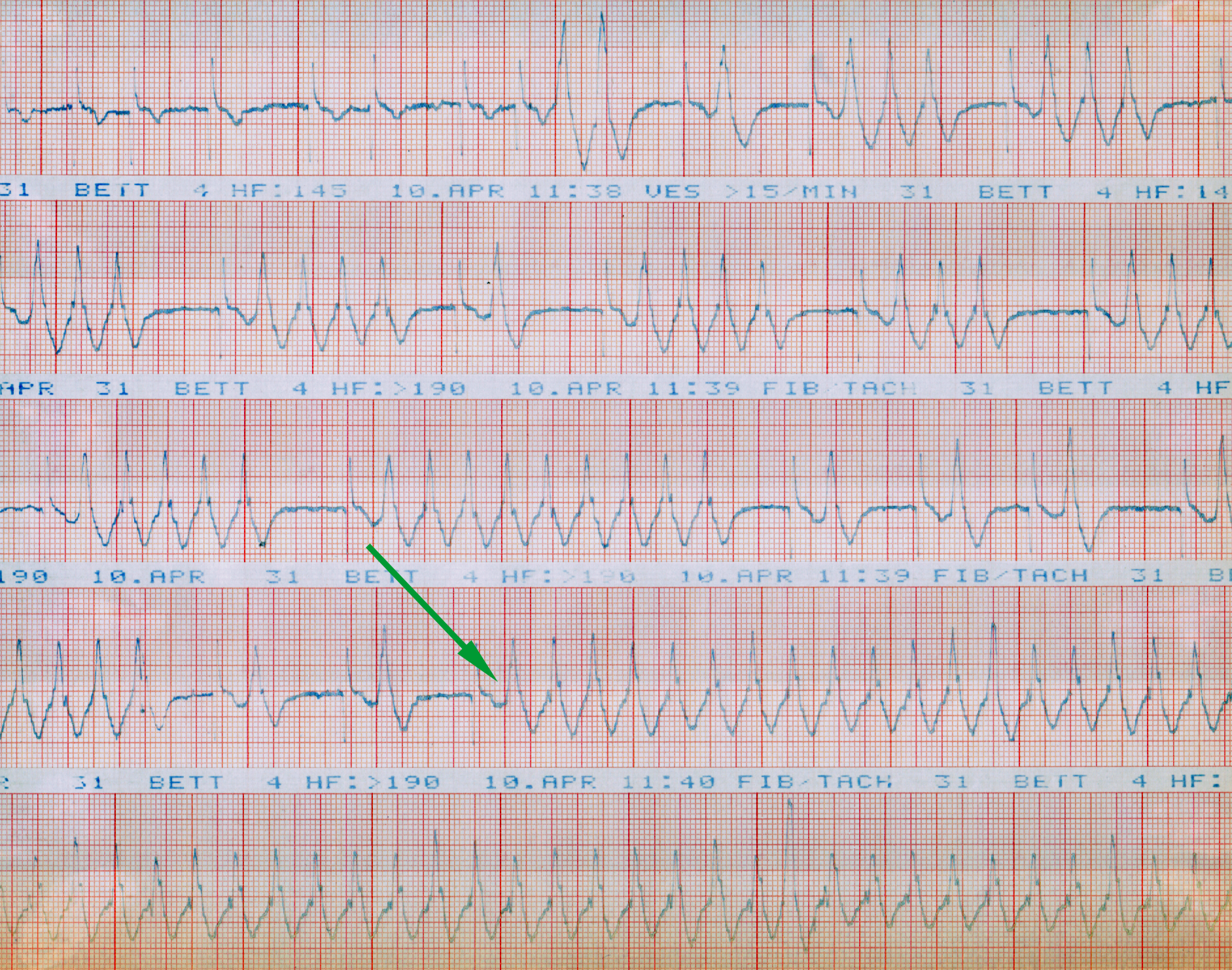 |
| Abb. 10 |
| Kontinuierliche EKG-Streifen. Der Pfeil markiert den Beginn einer anhaltenden ventrikulären Tachykardie |
Das EKG in Abb. 10 gehört zu einem 59 Jahre Mann, der sich seit 2 Tages etwas schwach fühlte und bei dem es vor 3 Jahren zu einem großen Vorderwandinfarkt gekommen war.
Sie sehen, wie es zu einer bestimmten Zeit (11:39 Uhr) zunächst zu einzelnen Extraschlägen kam, die Extraschläge aber über einen kurzen Zeitraum zunahmen und dann schließlich in eine Herzrhythmusstörung mit Namen „ventrikuläre Tachykardie“ umschlug (Genaues erfahren Sie im eBook über Herzrhythmusstörungen).
Es handelt sich um eine sehr gefährliche Herzrhythmusstörung, die unbedingt und sofort behandelt werden muß, weil ansonsten Lebensgefahr besteht. In diesem Fall wurde ein Elektroschock durchgeführt und anschließend ein Elektroschockgerät implantiert.
Und schließlich sehen Sie in Abb. 11 das EKG einer 32 Jahren Frau mit dem sog. BRUGADA-Syndrom. Sie berichtete darüber, daß das Herz „von Zeit zu Zeit etwas rumpeln“ würde.
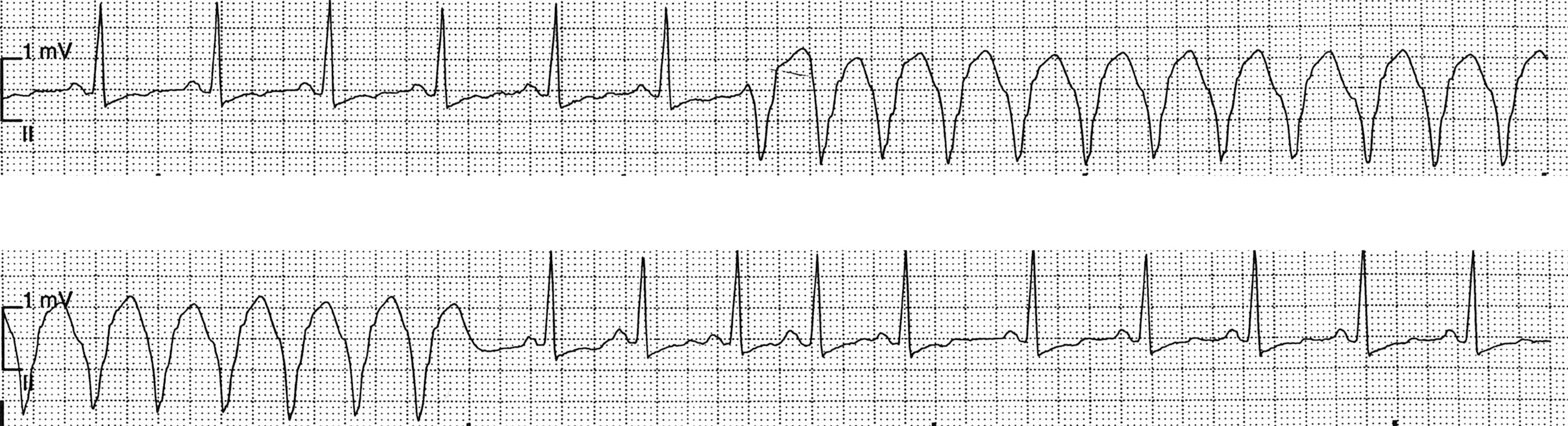 |
| Abb. 11 |
Das EKG zeigt, daß es zu einer bestimmten Phase zum Auftreten einer schwerwiegenden Herzrhythmusstörung (ventrikuläre Tachykardie) kam. Weitere Ereignisse konnten nicht aufgezeichnet werden.
Die Rhythmusstörung war nur relativ kurz, sodaß die Patient nicht schwindelig oder sogar ohnmächtig wurde. Dennoch wurde ihr aufgrund dieses Langzeit-EKGs ein Elektroschockgerät implantiert, weil man weiß, daß solche Herzrhythmusstörungen bei Patienten mit BRUGADA-Syndrom oft zum plötzlichen Herztod führen.
Suche nach Durchblutungsstörungen des Herzmuskels
Solche Durchblutungsstörungen verursachen, wie Sie im Abschnitt über das Belastungs-EKG gelesen haben, typische Veränderungen an den ST-Strecken und T-Wellen.
Ein Langzeit-EKG wird nicht dazu benutzt, nach solchen EKG-Veränderungen zu suchen, denn dazu wäre es letztlich zu ungenau. Es kann aber durchaus sein, daß man solche Veränderungen zufällig findet.
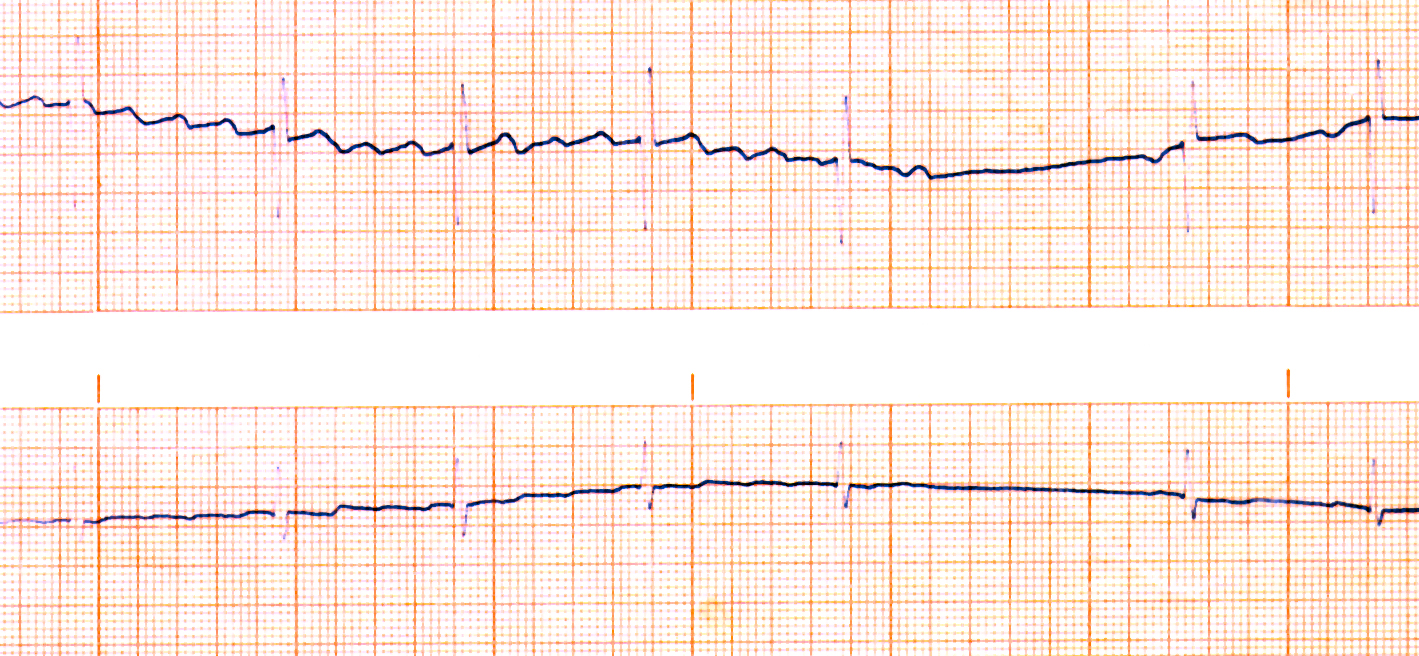
In Abb. 12 sehen Sie eine sog. ST-Strecken-Analyse bei einer 12 Jahren Frau, die sporadisch dumpfe Brustschmerzen abgab.
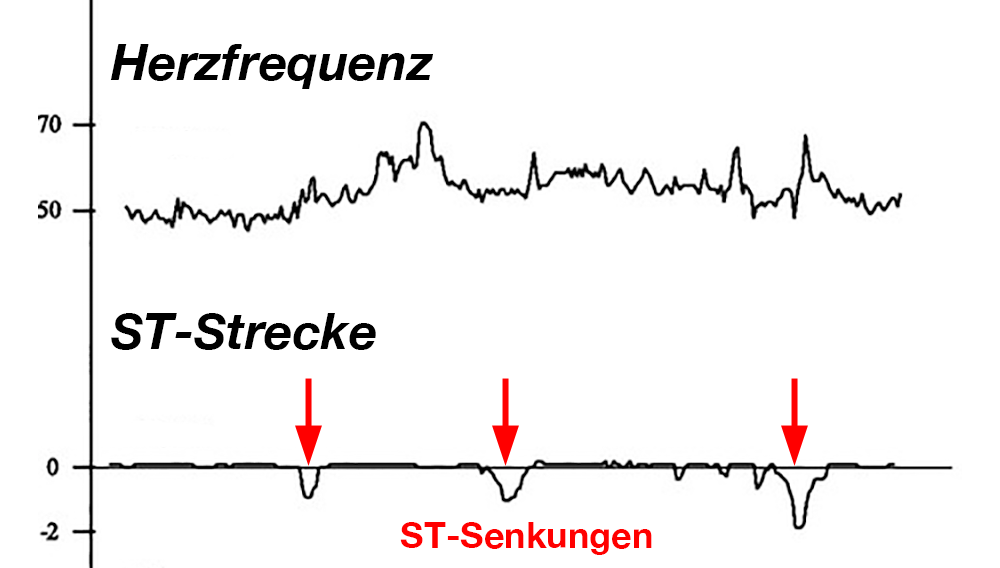 |
| Abb. 12 |
Die ST-Strecken-Analyse zeigte zu 3 Zeitpunkten Senkungen der ST-Strecke ergab, die auf einen Sauerstoffmangel des Herzmuskels bezogen wurden.
In diesem Fall war nach einer vorherigen Herzkatheteruntersuchung bekannt, daß die Herzkranzgefäße nicht verengt waren. Man ging also davon aus, daß die Phasen mit dem Sauerstoffmangel des Herzmuskels durch Verkrampfungen einer Herzkranzarterie verursacht wurden. Nach einer entsprechenden medikamentösen Behandlung war der Patient wieder beschwerdefrei und die ST-Senkungen bei einer Kontrolle des Langzeit-EKG nicht mehr nachweisbar.