Marcumar
(auch als ausdruckbare Broschüre, als PDF zur Ansicht auf dem Bildschirm Ihres Computers, padBook, kindle-Version und phoneBook erhältlich)
Die Vitamin-K-Liste verschiedener Lebensmittel finden Sie nur als ausdruckbaren Broschüre und separat als elektronische Version für iPhone, iPad und Kindle.
Der Zweck der Blutgerinnung
Marcumar ist ein Medikament zur Hemmung der Blutgerinnung. Man bezeichnet solche Medikamente auch oft als „Blutverdünner“, was aber streng genommen nicht zutrifft.
Gerinnungshemmer sollen die Gerinnungsfähigkeit des Blutes vermindern und damit die Bildung von Blutgerinnseln verhindern, das Blut verdünnen sie nicht.
 Die Blutgerinnung ist ein lebensnotwendiger Vorgang: Infolge kleinerer oder größerer Verletzungen kommt es an der Haut oder auch im Inneren des Körpers immer wieder zu Blutungen. Die Blutungen aus Verletzungen der Haut, wenn man sich z.B. geschnitten oder gestochen hat sind jedermann bekannt. Auch der blaue Fleck an Stellen, an denen man sich heftig gestoßen hat ist auf eine Blutung zurückzuführen, die aber innerhalb der Haut und des Gewebes unterhalb der Haut stattfindet.
Die Blutgerinnung ist ein lebensnotwendiger Vorgang: Infolge kleinerer oder größerer Verletzungen kommt es an der Haut oder auch im Inneren des Körpers immer wieder zu Blutungen. Die Blutungen aus Verletzungen der Haut, wenn man sich z.B. geschnitten oder gestochen hat sind jedermann bekannt. Auch der blaue Fleck an Stellen, an denen man sich heftig gestoßen hat ist auf eine Blutung zurückzuführen, die aber innerhalb der Haut und des Gewebes unterhalb der Haut stattfindet.
Wenn man sich beispielsweise den Kopf heftig stößt kann es aber auch Verletzungen der Blutgefäße innerhalb des Körpers, z.B. im Schädel und im Gehirn geben. Auch aus diesen Gefäßverletzungen kann es bluten, man spricht dann von „inneren Blutungen“.
Und schließlich kann es auch ohne direkten Anlass innerhalb des Körpers zu Blutungen kommen. Solche „Spontanblutungen“ treten beispielsweise auf, wenn der Blutdruck sehr stark ansteigt und die Blutgefäße dadurch „platzen“.
Blutungen, von denen ich oben geschrieben habe, gefährden die Funktion des Körpers. Aus schweren Verletzungen der Haut kann man verbluten, aber auch „innere Blutungen“ etwa in den Bauch oder in das Gehirn können verheerende oder sogar tödliche Folgen haben. Aus diesem Grund benötigt der Körper das Blutgerinnungssystem, um Undichtigkeiten der Blutgefäße abzudichten und äußere oder innere Blutungen zu verhindern. Dabei erfolgt die Abdichtung des verletzten Blutgefäßes durch einen kleinen Blutpfropf, der das Leck abdichtet (man kennt solche Blutgerinnsel an äußeren Verletzungen der Haut).
Nun gibt es Situationen, in denen der Körper Blutgerinnsel bildet, die gefährlich werden können. Beispiele sind beispielsweise Blutgerinnsel innerhalb des Herzens bei bestimmten Herzrhythmusstörungen (z.B. Vorhofflimmern) oder Gerinnseln in den großen Venen des Beines bei einer Beinvenenthrombose. Meistens sind die Blutgerinnsel harmlos, wenn sie an denjenigen Stellen liegen bleiben, an denen sie entstanden sind. Auch Gerinnsel innerhalb des Herzens verursachen hier in aller Regel keine Schäden. Wenn diese Gerinnsel aber durch das vorbei fließende Blut abgerissen werden gelangen Sie in den Blutkreislauf. Sie schwimmen mit dem Blut weiter und gelangen auf diese Weise in alle möglichen Organ, wobei das „Zielorgan“ mehr oder weniger zufällig getroffen wird. Blutgerinnsel in den Beinvenen können, dem Blutstrom folgend in die Lungen gelangen, Blutgerinnsel aus dem Herzen in jedes beliebige Organ oder Körperteil, Nieren, Arme oder Gehirn. Erst hier, im Zielorgan, verursachen sie den eigentlichen Schaden, indem sie die Blutgefäße des Organs verstopfen. Das hat zur Folge, daß das Organ oder ein Teil davon nicht mehr mit frischem Blut und Sauerstoff versorgt werden und dadurch absterben. Je nachdem, welches Organ betroffen ist entstehen z.B. eine Lungenembolie (die tödlich sein kann) oder ein Schlaganfall.
Wenn man solche Embolien verhindern will muß man verhindern, daß Blutgerinnsel entstehen oder daß sich einmal entstandene Gerinnsel von ihrem Entstehungsort lösen und in die Organe schwimmen können. Die Loslösung der einmal entstandenen Gerinnsel kann man nicht verhindern, denn das würde voraussetzen, daß man den Blutstrom anhalten müsste (was aber aus nahe liegenden Gründen nicht möglich ist). Also bleibt nur die Möglichkeit, die Entstehung von Gerinnseln zu verhindern.
In den meisten Fällen kann man die eigentliche Ursache nicht verhindern: Vorhofflimmern (als eine besonders gerinnungsfördernde Herzrhythmußtörung) kann man oftmals nicht zuverlässig und dauerhaft beseitigen und auch eine Venenthrombose der Beine entsteht oft aus Gründen, die man nicht genau kennt und daher nicht beseitigen kann.
In solchen Fällen setzt man Medikamente zu Gerinnungshemmung ein. Sie beseitigen die schon vorhandenen Gerinnsel nicht, verhindern aber, daß sich auf der Oberfläche dieser schon vorhandenen Gerinnsel Neue bilden. Im Laufe der Zeit verheilen die alten Gerinnsel und verwachsen mit der Wand der Blutgefäße bzw. mit der Innenseite des Herzens so fest, daß sie sich nicht loslösen und wegschwimmen können. Das gerinnungshemmende Medikament verhindert nur die Bildung neuer Gerinnsel.
Eine spezielle Situation liegt vor, wenn Menschen künstliche Herzklappen tragen. Viele solcher Herzklappen bestehen aus Metall, Kunststoff und Stoff, also körperfremdem Material. Dazu kommt, daß das Blut aufgewirbelt wird, wenn es an den Herzklappenprothesen vorbei fließt. Solche Verwirbelungen des Blutes und die körperfremden Materialien führen zur Bildung von Blutgerinnseln. Wenn solche Gerinnsel an künstlichen Herzklappen entstehen können sie die Herzklappen schädigen, indem sie sich beispielsweise in die Gelenke und Scharniere der Klappe einklemmen und die Ventile der Klappe blockieren. Die Arbeitsweise der künstlichen Klappe wird gestört, was zur Folge hat, daß die Klappe operativ ausgetauscht werden muß. Um dies zu verhindern werden auch Menschen mit künstlichen Herzklappen mit gerinnungshemmenden Medikamenten behandelt.
Wenn Sie mehr über Herzklappenfehler oder Herzrhythmusstörungen wissen möchten: Gehen Sie im Internet auf die Seite www.meinherzdeinherz.info und informieren Sie sich dort.
Sie haben vorhin gelesen, daß die Blutgerinnung für die Funktion des Körpers von lebenswichtiger Bedeutung ist. Daher kann man sie nicht einfach „ausschalten“. Vielmehr muß man eine Gradwanderung unternehmen, um das Blut nicht zu ungerinnbar zu machen, denn das wäre aus den oben beschriebenen Gründen gefährlich; man darf die Blutgerinnung andererseits aber auch nicht zu gering hemmen, denn dann würde das Medikament keinen ausreichenden Schutz vor der Entstehung von Blutgerinnseln geben. Man muß das Ausmaß der Blutgerinnung also genau steuern.
Viele Faktoren beeinflussen die Blutgerinnung und die Möglichkeit, sie mit Medikamenten zu beeinflussen. Es ist daher von besonderer Bedeutung, daß die Behandlung in enger Zusammenarbeit mit Ihrem Hausarzt erfolgt. Nur wenn beide, d.h. Sie und Ihr Hausarzt gut zusammenarbeiten ist eine Behandlung mit Medikamenten zur Blutgerinnungshemmung sicher und gleichzeitig effektiv. Damit Sie selber auch mitarbeiten können müssen Sie etwas über die Behandlung mit gerinnungshemmenden Medikamenten wissen und dieses Wissen im Alltagsleben anwenden. Der Zweck dieser kleinen Broschüre ist es, Sie mit diesem Wissen auszustatten. Wenn Sie darüber hinaus gehende Fragen haben oder wenn Sie sich unsicher sind, ob die Behandlung richtig durchgeführt wird wenden Sie sich an Ihren Hausarzt oder an denjenigen Arzt, der Ihnen diese Behandlung verordnet hat.
Welche Medikamente benutzt man zur Blutverdünnung?
Das Medikament, das am häufigsten angewendet wird heißt Marcumar®. Es wird als Tablette eingenommen. Es gibt andere Medikamente, mit denen man die Blutgerinnung ebenfalls hemmen kann, wie etwa die „neuen“ Blutgerinnungshemmer, Heparin, Hirudin oder Aspirin® bzw. ASS.
Über die neuen Gerinnungshemmer lesen Sie etwas später unter den „Alternativen zum Marcumar“ mehr.
Die anderen genannten Medikamente können nur als Injektion oder Infusion gegeben werden (z.B. Heparin oder Hirudin) und sich daher für den täglichen Gebrauch im Rahmen einer lebenslangen Behandlung nicht geeignet.
Oder sie wirken wie das Aspirin® oder ASS nur auf eine ganz spezielle Komponente der Blutgerinnung, nämlich auf die Blutplättchen. Für viele Krankheiten ist eine solche Beeinflussung der Blutplättchen ausreichend, für viele aber auch nicht.
Der Arzt wird immer genau zu unterscheiden haben, ob Medikamente wie Aspirin® ausreichend sind oder ob doch mit Marcumar® oder einem seiner Alternativmedikamente behandelt werden muß. In dieser Broschüre wird hauptsächlich über das Marcumar® berichtet.
Warum wird Marcumar® gegeben?
Marcumar ist ein Antikoagulanz. „Anti“ bedeutet „gegen“ und „koagulanz“ bedeutet „Blutgerinnung“. Marcumar ist also ein Medikament gegen die Blutgerinnung, d.h. ein gerinnungshemmendes Medikament. Es verhindert die Entstehung von Blutgerinnseln.
Die häufigsten Gründe, Marcumar® einzunehmen sind:
Tiefe Beinvenenthrombose
Hier entstehen Blutgerinnseln in den tief gelegenen, dicken Venen der Beine und des Beckens. Das Marcumar® verhindern, daß sich größere Gerinnsel bilden, die dann zu Lungenembolien (siehe unten) führen können.
Lungenembolie
Dies ist eine Krankheit, bei der sich Blutgerinnsels aus den Bein-, Becken- oder Bauchvenen losreißen und dann mit dem Blutstrom in die Arterien der Lungen schwimmen, wo sie zu einer Verstopfung der betroffenen Gefäße führen. Das Marcumar® soll verhindern, daß erneut Blutgerinnsel entstehen und sich die lebensgefährliche Lungenembolie wiederholen kann.
Vorhofflimmern oder Vorhofflattern
Beim Vorhofflimmern kommt es zu einem mechanischen Stillstand der Vorkammern des Herzens. Die Rhythmußtörung an sich ist kaum gefährlich. Dieser Stillstand der Vorkammern verhindert aber, daß das Blut aus den Ecken und Zipfeln der Vorkammern ausgemolken wird, sodaß es hier stehen bleibt. Und weil stehen bleibendes Blut schnell gerinnen kann (geben Sie einmal einen Tropfen Blut auf den Tisch) können sich innerhalb der Vorkammern Blutgerinnsel bilden. Auch diese Blutgerinnsel sind, für sich alleine betrachtet, nicht gefährlich, solange sie sich im Herzen befinden. Weil sich das Herz aber laufend bewegen muß können sich diese Blutgerinnsel losreißen und das Herz verlassen. Sie gelangen dann in den Kreislauf und können hier in verschiedene Organe gelangen, deren Gefäße sie verstopfen können. Welches Organ betroffen ist wird nach dem Prinzip des russischen Rouletts entschieden. Viele solcher Embolien (d.h. das Losreißen eines Blutgerinnsels) können zu lebensbedrohlichen, aber irgendwie reparablen Störungen führen. Wenn das Gerinnsel aber zufällig in das Gehirn oder in eine Herzkranzader gelangt entstehen Schlaganfälle oder Herzinfarkte. Und diese Embolien können dann, selbst wenn man sie überlebt, lebenslange Behinderung und schwere Organschäden verursachen.
Künstliche Herzklappenprothesen
Wie schon oben beschrieben können sich an solchen Herzklappenprothesen Gerinnsel bilden, die entweder zur Funktionsstörung der Prothese mit der Notwendigkeit zur erneuten Operation führen oder die wie die oben beschriebenen Embolien in den Blutkreislauf gelangen und hier nach dem Prinzip des russischen Rouletts zu Embolien führen. Alle Menschen mit künstlichen Herzklappenprothesen müssen daher lebenslang mit Marcumar® behandelt werden. Menschen, denen keine künstliche, sondern eine biologische Herzklappe eingepflanzt wurde können dagegen oft auf Marcumar verzichten, weil solche biologischen Klappenprothesen keine Neigung zur Bildung von Blutgerinnseln haben. Solche Klappenprothesen haben dafür aber andere Nachteile, über die ich hier aber nicht berichten möchte (Wenn Sie sich für Einzelheiten interessieren lesen sie die Infos über Herzklappenoperationen).
Herzinfarkt
Manchmal müssen auch Menschen, die einen Herzinfarkt überstanden haben für eine vorübergehende Zeit oder lebenslang Marcumar einnehmen, um die Gefahr eines erneuten Herzinfarktes zu mindern. Dies ist aber eher sehr selten.
Bei einigen Menschen entstehen im Gefolge des Herzinfarktes aber Aussackungen der Herzkammer (sog. „Aneurysma“), in denen sich Gerinnsel bilden können. In einigen dieser Fälle ist eine lebenslange Marcumar®-Behandlung ebenfalls nötig.
Menschen, die eine Bypass-Operation oder Ballonerweiterung („PTCA“) bekommen haben benötigen hingegen nur sehr selten eine Behandlung mit Marcumar (Wenn Sie für weitere Einzelheiten interessieren lesen Sie die Infos über eine Bypass-Operation (oder PTCA) unter www.meinherzdeinherz.info/Wissen.html).
Schlaganfall
Wenn ein Schlaganfall durch eine Embolie, d.h. ein Blutgerinnsel, das in das Gehirn geschwommen ist verursacht wurde ist meistens eine lebenslange Marcumar®-Behandlung notwendig, um einen erneuten Schlaganfall zu verhindern. Das Gleiche gilt für den „Mini-Schlaganfall“ (sog. „TIA“, d.h. Transitorisch-ischämische Attacke, also eine vorübergehende Durchblutungsstörung des Gehirns infolge von Embolien). Auch hier muß manchmal lebenslang mit Marcumar® behandelt werden, um einem großen Schlaganfall vorzubeugen. Oftmals ist bei dieser Krankheit allerdings Aspirin® ausreichend.
Nach bestimmten Operationen
ist das Risiko für die Entstehung von Blutgerinnseln an verschiedenen Stellen der Blutgefäße erhöht. Dies betrifft z.B. große orthopädische Operationen. Manche Menschen müssen nach einer solchen Operation vorübergehend mit Marcumar® behandelt werden, um die Entstehung von Blutgerinnseln in den Blutgefäßen zu verhindern.
Manchmal wird Ihnen der Arzt Marcumar® aus anderen als den hier genannten Gründen verordnen. Sprechen Sie in diesen Fällen mit dem Arzt über die Notwendigkeit der Behandlung, ihrer voraussichtlichen Dauer und über die Stärke der Gerinnungshemmung (siehe unten).
Die Geschichte des Marcumar®-Wirkstoffs
 Der Wirkstoff wurde 1939 entdeckt, nachdem in Amerika Vergiftungen an Kühen auftraten, die auf der Weide gestanden hatten und verblutet waren. Als Ursache fand man die Verunreinigung des Futters mit Süßklee, in dem die Substanz Cumarin entdeckt wurde. In der weiteren Folge fand man 42 verwandte chemische Substanzen, die die Blutgerinnung hemmten. Eine amerikanische Firma, die sich mit Ungezieferbekämpfung beschäftigte (Wisconsin Alumni Research Foundation) ließ sich einen dieser Wirkstoffe 1948 als Rattengift patentieren; aus dem Firmennamen wurde auch die bis heute gebräuchliche Bezeichnung des Wirkstoffes „Warfarin“ abgeleitet.
Der Wirkstoff wurde 1939 entdeckt, nachdem in Amerika Vergiftungen an Kühen auftraten, die auf der Weide gestanden hatten und verblutet waren. Als Ursache fand man die Verunreinigung des Futters mit Süßklee, in dem die Substanz Cumarin entdeckt wurde. In der weiteren Folge fand man 42 verwandte chemische Substanzen, die die Blutgerinnung hemmten. Eine amerikanische Firma, die sich mit Ungezieferbekämpfung beschäftigte (Wisconsin Alumni Research Foundation) ließ sich einen dieser Wirkstoffe 1948 als Rattengift patentieren; aus dem Firmennamen wurde auch die bis heute gebräuchliche Bezeichnung des Wirkstoffes „Warfarin“ abgeleitet.
In den 50er Jahren begannen Wissenschaftler damit, die Wirkung dieser Substanzen am Menschen zu erforschen. Die Substanz wurde allerdings zunächst nicht in der ärztlichen Behandlung eingesetzt, weil man die Hemmung der Blutgerinnung für unwiderruflich und tödlich hielt und keine Erfahrung mit der Dosierung hatte. Erst als ein Seemann 1951 mit der Substanz Selbstmord begehen wollte und überlebte lernte man, daß die tödliche Wirkung des Medikamentes aufgehoben werden konnte und begann, sich intensiver mit dem Einsatz am Menschen zu beschäftigen. Der Durchbruch kam 1954, als man den amerikanischen Präsidenten Dwight D. Eisenhower wegen eines schweren Herzinfarktes mit dem Warfarin behandelte und retten konnte. (Ganz nebenbei: Es wird immer wieder spekuliert, daß Joseph Stalin nicht einem Schlaganfall bzw. einer Hirnblutung, sondern einer Vergiftung mit Warfarin zum Opfer fiel.)
Heute gehören Medikamente wie das Marcumar® zu den am häufigsten verschriebenen Medikamenten, allein in Amerika nehmen über 2 Millionen Menschen dieses Medikament ein.
Wie wirkt Marcumar®?
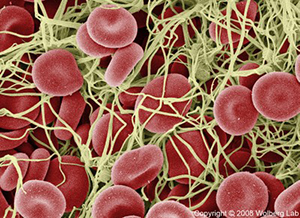
Fibrinogen ist eine blutlösliche Substanz, Fibrin jedoch ein fadenförmiges, nicht mehr blutlösliches chemisches Gebildet. An der Verletzungsstelle entsteht ein Geflecht solcher Fibrinfäden, in denen sich Blutkörperchen verfangen (Abb. links).
 Auf
diese Weise entsteht ein Blutpfropf (= Blutgerinnsel), das die undichte Gefäßstelle abdichtet. An dieser Gerinnung sind auch noch die Blutplättchen (= Thrombozyten) beteiligt, wodurch es erklärbar wird, daß auch Medikamente wie Aspirin®, die die Funktion der Blutplättchen hemmen die Blutgerinnung abschwächen.
Auf
diese Weise entsteht ein Blutpfropf (= Blutgerinnsel), das die undichte Gefäßstelle abdichtet. An dieser Gerinnung sind auch noch die Blutplättchen (= Thrombozyten) beteiligt, wodurch es erklärbar wird, daß auch Medikamente wie Aspirin®, die die Funktion der Blutplättchen hemmen die Blutgerinnung abschwächen.
Marcumar® ist nun ein Medikament, das den Einbau von Vitamin K in einige Blutgerinnungsfaktoren (Faktoren 5, 7, 9 und 10) verhindert. Die Folge ist, daß diese Gerinnungsfaktoren nicht mehr hergestellt werden können. Und wenn nun in dem oben beschriebenen Gerinnungsablauf diese Faktoren fehlen kann das System nicht mehr ordentlich funktionieren. Die Folge ist, daß die Bildung der Blutpfröpfe oder Blutgerinnsel verhindert oder abgeschwächt wird.
Aus dieser Wirkweise können Sie 4 wichtige Informationen entnehmen:
- Marcumar® kann keine bereits vorhandenen Blutgerinnsel auflösen, sondern nur verhindern, daß sich neue Gerinnsel bilden.
- Wenn man eine große Menge Marcumar® einnimmt entsteht keinerlei Vitamin K-abhängiger Gerinnungsfaktor mehr und das Blut wird ungerinnbar.
- Wenn man die Wirkung des Marcumar® aufheben möchte führt man dem Körper einfach eine große Menge von Vitamin K zu. Weil eine bestimmte Menge an Marcumar® nur eine bestimmte Menge an Vitamin K blockieren kann wird die Marcumar®-Wirkung hierdurch aufgehoben. Weil die Bildung neuer Gerinnungsfaktoren aber Zeit benötigt wird die Wirkung des Vitamin K niemals sofort, sondern erst nach einigen Stunden oder sogar Tagen einsetzen.
- Weil vor der Wirkung des Marcumar® erst die noch im Blut vorhandenen Gerinnungsfaktoren verbraucht werden müssen beginnt die Wirkung des Marcumar® erst etwa 24 Stunden nach der Einnahme der 1. Tablette. Seine vollständige Wirkung entfaltet es, wenn man es weiter einnimmt, nach etwa 72 – 96 Stunden. Wenn man die Marcumar®-Behandlung beendet wirkt es etwa 2 – 5 Tage nach, bevor sich die Blutgerinnung wieder völlig normalisiert hat. Es ist daher notwendig, das Medikament ohne Pausen durchgehend so einzunehmen, wie Ihr Arzt es vorschreibt (siehe unten). Nimmt man es unzuverlässig und nicht regelmäßig verliert es im Laufe der Zeit seine Wirkung, nimmt man zuviel wird das Blut nicht mehr gerinnbar, was gefährlich werden kann.
Wie wird die Wirkung des Marcumar® überwacht?
Um zu überprüfen, ob man zu viel oder zu wenig Marcumar® eingenommen hat muß man bestimmte Blutuntersuchung durchführen. Mit diesen Untersuchungen wird gemessen, wie stark die Blutgerinnung gehemmt wird. Die Werte, die das Ausmaß der Blutgerinnung ausdrücken nennt man „Quickwert“ oder INR-Wert.
Quickwert
Der Quickwert ist der in Deutschland am häufigsten benutzte Wert. Zu seiner Berechnung setzt man das Blut eines Menschen bestimmten chemischen Substanzen aus, von denen man weiß, daß sie zur Gerinnung des Blutes führen. Aus der Zeit, die das Blut benötigt, um zu gerinnen kann man dann den Quickwert bestimmen. Die Angabe des Messwertes erfolgt in %-Zahlen, wobei gesundes Blut einen Wert von 100 % und ungerinnbares Blut einen Wert von 0 % hat. Hat das Blut einen Quickwert von ca. 15 – 25% ist die Blutgerinnung für eine Marcumar®-Behandlung meistens ausreichend gehemmt.
Die Substanz, die die Blutgerinnung im Reagenzglas auslösen soll stammt aus dem Gehirn eines Kaninchens, d.h. es handelt sich um biologisches Testmaterial. Solche biologischen Testmaterialien sind aber hinsichtlich ihrer gerinnungsauslösenden Wirkung nicht immer gleich und daher kommt es, daß sich die Quickwerte unterscheiden, je nachdem welchen „Kaninchen-Faktor“ das Blutlabor gerade benutzt. Die Quickwerte sind daher nicht für jedes Labor gleich und können stark schwanken. So hat z.B. ein Marcumar®-Patient in dem Blutlabor seines Kardiologen einen Quickwert von 15% und im Labor des Hausarztes einen Wert von 35%. Diese Abweichungen machen eine Überwachung der Blutgerinnung schwierig. Daher hat man einen anderen Test entwickelt, den nicht den Quickwert bestimmt, sondern den sog.
INR-Wert
Die Bezeichnung „INR“ ist die Abkürzung für „International normalized ratio“. Das Prinzip ist folgendermaßen:
Die Messung dieses Wertes erfolgt grundsätzlich ebenso wie die des Quickwertes. Der Unterschied besteht allerdings darin, daß die Firma, die dem Blutlabor den „Kaninchen-Faktor“ liefert mit Hilfe eines überall auf der Welt geltenden Vergleichswertes sagen kann, wie stark der Kaninchen-Faktor ist. Durch diesen Vergleichswert kann das Blutlabor den wahren Zustand der Blutgerinnung genau messen.
Gesundes Blut hat einen INR-Wert von 1.0, ungerinnbares Blut einen Wert von mehr als 5.0. Beachten Sie, daß sich INR- und Quickwert spiegelbildlich verhalten: Ein hoher INR-Wert entspricht einem niedrigen Quickwert und bedeutet ungerinnbares Blut, ein niedriger INR-Wert entspricht einem hohen Quickwert und bedeutet wenig ungerinnbares Blut.
Weil alle Blutlabore diese Vergleichswerte von ihren Lieferanten gemeldet bekommen können die INR-Werte aller Blutlabor miteinander verglichen werden und die Gerinnungswerte Ihres Kardiologen können mit den Werten Ihres Hausarztes verglichen werden. Die Blutuntersuchung auf Mallorca liefert daher ebenso präzise und vergleichbare Werte wie die in Nord-Norwegen. Aus diesem Grund wird die INR-Bestimmung heute der Quickwertbestimmung vorgezogen, mit anderen Worten:
Quickwerte sollten nicht mehr benutzt werden. Für das Labor bedeutet dies keine größere Mehrarbeit, denn alle Gerinnungsmessgeräte sind heute so gebaut, daß man den internationalen Vergleichswert eingeben kann und dann ganz einfach den INR-Wert erhält. Weil der INR-Wert der heutzutage allgemein akzeptierte Wert ist wird in dieser Broschüre auch immer nur vom INR-Wert und nicht mehr vom Quickwert gesprochen.
Der INR-Wert ist für die Steuerung einer Marcumar®-Therapie von größter Bedeutung. Ist der INR-Wert zu hoch, d.h. ist die Blutgerinnung zu stark gehemmt kann dies zu schweren inneren Blutungen führen, ist die Blutgerinnung zu gering gehemmt kann das Marcumar® die Entstehung von Gerinnseln nicht verhindern.
Um das richtige Ausmaß der Gerinnungshemmung zu finden sind viele wissenschaftliche Untersuchungen durchgeführt worden, mit denen geprüft wurde, wo die Grenze zwischen einer zu starken und zu gefährlichen Gerinnungshemmung einerseits und einer zu schwachen Hemmung liegt.
Für die meisten Krankheiten ist ein INR-Wert von 2.0 – 3.0 ausreichend. Manchmal reicht aber auch ein INR-Wert von 1.5 bis 2.0 aus und manchmal, z.B. bei bestimmten Herzklappenprothesen müssen Werte von 2.5 – 3.5 erreicht werden. Den für Sie richtigen Wert legt Ihr Arzt fest, wenn er darüber entscheidet, aus welchem Grund Sie Marcumar® einnehmen müssen. Für die meisten Krankheiten sind nämlich die erforderlichen INR-Werte durch die nationalen und internationalen ärztlichen Fachgesellschaften festgelegt worden. Ihr Arzt entscheidet auch darüber, ob es spezielle Gegebenheiten Ihrer Krankheit oder Ihres Körpers gibt, von diesen Empfehlungen abzuweichen. Sprechen Sie also mit Ihrem Arzt nicht nur über die grundsätzliche Entscheidung, Marcumar® einnehmen zu müssen, sondern auch über das Ausmaß der Gerinnungshemmung, d.h. über den INR-Zielwert.
Wenn Ihr INR-Wert im einem Bereich von 2.0 – 3.0 liegen soll spricht man davon, daß Sie „im therapeutischen Bereich“ liegen. Fällt der INR-Wert ab, z.B. auf 1.5 bedeutet dies, daß das Blut „zu dick“ ist und Sie nicht ausreichend vor der Entstehung von Gerinnseln geschützt sind. Ihr Arzt wird Ihnen dann vorübergehen eine höhere Marcumar®-Dosis verordnen, bis der Wert wieder im „therapeutischen Bereich“ liegt. Liegt der INR-Wert zu hoch (z.B. 4.5) bedeutet dies, daß das Blut „zu dünn“ ist und daß das Risiko innerer Blutungen besteht. In diesen Fällen wird Ihr Arzt eine geringere Marcumar®-Dosis oder sogar eine kurze Marcumar®-Pause verschreiben, bis der Wert wieder in den therapeutischen Bereich abgesunken ist.
Welche Dosis muß man einnehmen?
Marcumar® wirkt bei jedem Menschen unterschiedlich. Daher gibt es keine „Standarddosis“, die für jeden Menschen gelten würde. Einige Menschen benötigen eine große Marcumar®-Menge und andere eine viel geringere, um denselben Effekt zu erzielen. Einige Menschen gelangen schnell in den therapeutischen Bereich, andere langsamer. Auch Sie werden eine ganz individuelle Marcumar®-Menge einnehmen müssen, um „Ihren“ therapeutischen Bereich zu erreichen und zu halten.
Viele Faktoren beeinflussen die Höhe des INR-Wertes:
Ihre Eßgewohnheiten, eine Diät, andere Medikamente, die Sie einnehmen müssen oder eine neu aufgetretene Krankheit (z.B. Erkältungskrankheit). Manchmal müssen Sie auch unter bestimmten Bedingungen die Marcumar®-Behandlung unterbrechen, beispielsweise, wenn Sie operiert werden müssen. Daher ist es großer Bedeutung, daß Sie Ihren INR-Wert regelmäßig bestimmen lassen (siehe unten).
Wenn jemand mit der Marcumar®-Therapie beginnt ist die Blutgerinnung zunächst noch normal aktiv. Daher beginnt man zunächst mit einer relativ hohen Marcumar®-Dosis und vermindert diese im Verlaufe der nächsten Tage, bis der therapeutische INR-Bereich erreicht wird:
Beispielsweise nimmt man am 1. Tag 4 Tabletten ein, am 2. Tag 3 Tabletten, am 3. Tag 2 Tabletten und am 4. Tag 1 Tablette.
Diese „Medikamenten-Einstellung“ macht jeder Arzt etwas anders, jeder nach seiner eigenen Erfahrung und seinem Gefühl, daher sollten Sie sich nicht wundern, wenn die Dosis am Anfang anders als oben beschrieben gewählt wird. Bei jedem Arzt wird aber immer, unabhängig von der Anfangsdosierung des Marcumar, nach 3 – 4 Tagen zum ersten Mal der INR-Wert bestimmt, damit man sehen kann, wie das Medikament gewirkt hat und ob man die Dosis anpassen muß. Man nennt diese Phase der Behandlung „Einstellungsphase“; sie dauert meistens etwa 1 Woche.
Wenn der therapeutische Bereich erreicht ist und Sie zum ersten Mal einen ausreichend erhöhten INR-Spiegel beginnt die Phase der sog. „Erhaltungstherapie“. In dieser Phase bekommen Sie nur soviel Marcumar® wie Sie benötigen, um Ihren einmal eingestellten Wert beizubehalten. Diese Erhaltungsphase dauert so lange, wie Sie Marcumar® einnehmen müssen, also evtl. lebenslang. Jedes Mal, wenn die Marcumar®-Behandlung unterbrochen werden muß (z.B. für Operationen) beginnt wieder eine neue Einstellungs- und nachfolgende Erhaltungsphase.
Wenn jemand neu auf Marcumar® eingestellt wurde neigen die INR-Werte zunächst meistens zu größeren Schwankungen. Dies liegt daran, daß der Arzt Ihre persönliche Marcumar®-Dosis, die zur Erhaltung des korrekten INR-Wertes nötig ist noch nicht kennt und er daher etwas an der Dosierung „spielen“ muß, um die richtige Menge zu finden.
Aus diesem Grund werden auch zu Beginn der Therapie, also sowohl während der Einstellungs-, aber auch während der frühen Erhaltungsphase häufiger INR-Bestimmungen durchgeführt werden müssen. Ganz allgemein kann man sagen, daß der INR-Wert während der 1. Marcumar®-Woche (also in der Einstellungsphase) alle 2 - 3 Tage, während der nächsten 2 – 3 Wochen alle 3 – 6 Tage und nachfolgend jede Woche oder jede 2. Woche gemessen wird. Wie oft der Wert in der Erhaltungsphase, also während der Dauertherapie gemessen werden muß hängt davon ab, wie gleichmäßig die Werte bei Ihnen sind oder ob Ihr persönlicher INR-Wert zu starken Schwankungen neigt. Längere Meßintervalle als 1mal alle 2 Wochen würde ich aber auch den stabilsten Patienten nicht raten, denn:
Wenn der INR-Wert zu stark ansteigt verursacht dies keine Schmerzen oder andere Symptome, die Sie darauf aufmerksam machen und Sie befinden sich dennoch in Lebensgefahr, weil Ihr Blut „zu dünn“ ist und die Gefahr innerer Blutungen droht; auch ein zu niedriger INR-Wert verursacht keine Symptome und dennoch kann ein Zustand vorliegen, in dem Sie vor dem Auftreten von Gerinnseln nicht geschützt sind.
Also: Spätestens alle 2 Wochen testen lassen!
Wechselwirkungen mit anderen Medikamenten
Marcumar® kann mit hunderten von Medikamenten reagieren, die Sie in der Apotheke gegen Rezept bekommen oder die Sie auch frei ohne Rezept kaufen können. Solche Wechselwirkungen können dazu führen, daß Ihr INR-Wert plötzlich ansteigt (was die Gefahr innerer Blutungen provoziert) oder abfällt (was den Verlust des Schutzes gegen Blutgerinnsel bedeutet). Beispiele solcher Medikamente, die mit Marcumar® reagieren finden Sie unten aufgeführt.
| Verschreibungspflichtige Medikamente |
Frei erhältliche Medikamente |
| Antibiotika |
Aspirin, ASS |
| Schmerzmittel |
Aleve® (Naproxen) |
| Antiepileptika |
Ibuprofen (Schmerz-, Rheumamittel) |
| Antidepressiva |
Magen-Übersäuerungsmittel (z.B. Maalox®, Alka-Selzer®) |
| Anti-Blutplättchen-Mittel (z.B. Plavix®, Iscover®, Efient®, Brilique®) |
Vitamin C (mehr als 500 mg/Tag) |
| Diabetes-Medikamente |
Vitamin E (mehr als 400 IU/Tag) |
| Magenmittel (z.B. Zantic®, Tagamet®) |
Multivitamin-Präparate (enthalten oft Vitamin K) |
| Gicht-Medikamente (z.B. Allopurinol) |
„Knochen- und Gelenk-Mittel“ (z.B. Glukosamin, Chondroitin) |
| Cholesterin-senkende Medikamente |
Coenzym Q10 |
| Steroide (z.B. Hormone, Kortison) |
|
| Schilddrüsen-Medikamente |
|
| Mittel gegen Herzrhythmusstörungen |
|
| Mittel gegen Pilzerkrankungen |
|
Die Liste ist keinesfalls vollständig; Sie soll Ihnen nur eine Vorstellung davon geben, wie auch ganz gewöhnliche Medikamente, über deren Einnahme man oft nicht weiter nachdenkt zu einer Beeinflussung der Marcumar®-Therapie führen können. Es ist von großer Bedeutung, daß Sie Ihrem Hausarzt über jedes Medikament berichten, daß sie einnehmen sollen oder wollen, sei es, daß Ihnen dieses Medikament von einem anderen Arzt verschriebenen wurde oder daß Sie es selber ohne Rezept gekauft haben.
Denken Sie daran, daß auch Substanzen, die Sie vielleicht nicht als Medikament ansehen (z.B. homöopathische Medikamente, Wellness- oder Anti-aging-Substanzen, Vitamine usw.) den INR-Wert verändern. Wenn Sie Medikamente benötigen, die mit Marcumar® reagieren können so bedeutet dies nicht, daß Sie entweder auf das betreffende Medikament oder auf Marcumar® verzichten müssen; es bedeutet vielmehr, daß Sie Ihren INR-Wert häufiger kontrollieren lassen müssen, um unerwartete Schwankungen besser und sicherer ausgleichen zu können.
Denken Sie daran:
Die häufigsten Ursachen für eine unzureichende oder zu starke Wirkung des Marcumar® sind Neben- oder Wechselwirkungen mit anderen Medikamenten, Nahrungsmitteln oder (siehe unten) naturheilkundlichen Substanzen.
Wechselwirkungen mit natürlichen Wirkstoffen und Homöopathika
Auch Naturheilmittel oder Homöopathika können zu gefährlichen Wechselwirkungen mit Marcumar® führen. Denken Sie daran, daß allein die „pflanzliche“ oder „natürliche“ Herkunft eines Medikamentes oder einer Substanz nicht automatisch bedeutet, daß sie sicher und ungefährlich ist. Nachfolgend finden Sie eine Liste einiger Naturheilmittel und homöopathischen Medikamente, die aber keinen Anspruch auf Vollständigkeit hat. Wenn Sie Naturheilmittel oder Homöopathika einnehmen müssen oder möchten befragen Sie vorher einen Homöopathen oder Arzt für Naturheilkunde, ob Wechselwirkungen mit Marcumar bekannt sind.
Wenn Sie sich nicht sicher sind: Lassen Sie den INR-Wert häufiger testen.
| Agrimonia |
Löwenzahn |
Pau d’arco |
| Luzerne |
Griechisches Heu |
Policosanol |
| Aloe |
Mutterkraut |
Pappel |
| Anissamen |
Angelica (Dong Quai) |
Knoblauch |
| Quassia |
Arnica |
Sarsaparille |
| Roter Klee |
Asa Foetida |
Ingwer |
| Senega (Klapperschlangenwurzel) |
Ginkgo |
Biloba |
| Johanniskraut |
Blasentang (Fucus) |
Echinacea |
| Süßer Klee |
Silberkerze |
Grüner Tee |
| Süßer Waldmeister |
Schlehe |
Meerrettich |
| Tamarinde |
Bitterklee |
Süßholz |
| Tonka-Bohne |
Bromelain (Ananas) |
Sommerspieren |
| Wilde Karotte |
Boldoblätter |
Mistel |
| Wilder Kopfsalat |
Pfeffer-Nessel |
Schafgarbe |
| Kassie-Zwiebel |
Sellerie |
Petersilie |
| Kamille |
Passionsfrucht |
|
Ernährung, Diät und Marcumar®
Marcumar® blockiert (siehe oben) das Vitamin K, das Sie mit Ihrer Ernährung zu sich nehmen. Wenn Sie Ihrem Körper also viel Vitamin K zuführen wird die Wirkung des Marcumar® abgeschwächt, wenig Vitamin K in der Nahrung führt zu einer Wirkungsverstärkung des Marcumar®.
Den größten Gehalt an Vitamin K hat grünes Gemüse. Das bedeutet aber nicht, daß Sie, wenn Sie Marcumar®-Patient sind auf solches grüne Gemüse verzichten müssten. Grünes Gemüse enthält nämlich u.a. Lutein, einen pflanzliches Stoff, der die Sehkraft stärkt und im Alter erhält und es ist reich an Faserstoffen, die gut für das Verdauungssystem sind. Sie sollten grünes Gemüse also trotz Marcumar®-Behandlung einnehmen, aber in gleichmäßigen Mengen. Das bedeutet, daß Sie von Woche zu Woche etwa dieselbe Menge zu sich nehmen sollten. Vermeiden Sie, etwa im Rahmen von Diäten oder Salatwochen übermäßig viel grünes Gemüse zu essen und dann in den nächsten Wochen vielleicht nur wenig. Solange Sie Vitamin K-haltige Lebensmittel in mehr oder weniger gleichmäßiger Menge zu sich nehmen wird sich die Wirkung des Marcumar® darauf einstellen und der INR-Wert wird nicht außergewöhnlich schwanken. Wenn der Vitamin K-Gehalt Ihrer Ernährung stark schwankt wird auch Ihr INR-Wert stark schwanken.
Denken Sie daran, daß ein Gemüse nicht unbedingt nur deshalb reich an Vitamin K ist, weil es grün ist. Besonders Vitamin K-haltig sind nur Gemüse mit grünen Blättern.
Informieren Sie sich anhand einer Liste, die Sie als eigene Broschüre (Vitamin K-Liste) bekommen können, welche Gemüse reich und welche arm an Vitamin K sind.
Nebenwirkungen des Marcumar®
Die häufigste Nebenwirkung sind Blutungen. Um das Blutungsrisiko gering zu halten ist es wichtig, daß Sie Ihren INR-Wert regelmäßig überprüfen lassen, damit Sie und Ihr Arzt erkennen können, ob der Wert zu hoch ist. In diesen Fällen ist auch das Blutungsrisiko erhöht (immer daran denken: Hoher INR- und niedriger Quick-Wert = hohes Blutungsrisiko, niedriger INR- und hoher Quickwert = unzureichender Schutz vor Blutgerinnseln). Achten Sie auf
- Nasenbluten
- Zahnfleischbluten beim Zähneputzen
- Erbrechen von Blut
- Blut im Urin (der Urin muß nicht immer dunkelrot sein, auch wenn er aussieht wie verdünnter Himbeersaft oder Rosé-Wein kann schon eine Blutung vorliegen)
- Blut im Stuhl; dabei muß der Stuhlgang nicht immer große, sofort erkennbare Blutmengen enthalten oder als blutiger Durchfall auftreten; es kann auch nur entweder eine kleine Blutspur, die auf dem Stuhl-Würstchen liegt oder schwarzer Stuhlgang auftreten
- Unerwartete Blutergüsse unter der Haut
- Kleine Hautverletzungen, die nicht schnell verheilen und länger bluten
- Bei Frauen eine ungewöhnlich lange oder heftige Regelblutung oder Blutungen aus der Scheide außerhalb Ihrer Periode
- Kopfschmerzen, besonders in Verbindung mit Schwäche, Müdigkeit oder Schwindel
- Ohne Erklärung auftretende Schmerzen oder Schwellungen an irgendwelchen Körperstellen
- Wenn Sie kleinere Blutungen (z.B. Nasen-, Zahnfleischbluten) beobachten, die innerhalb einiger Minuten aufhören suchen Sie dennoch Ihren Hausarzt auf und lassen Sie einen INR-Test durchführen (oder messen Sie den Wert selber).
- Wenn es zu größeren Blutungen kommt (z.B. Erbrechen von Blut oder Nasenbluten, das nicht innerhalb weniger Minuten von selber aufhört) zögern Sie nicht und suchen Sie sofort (!) Ihren Hausarzt oder, wenn er nicht erreichbar ist (z.B. an Wochenenden oder Feiertagen) die Ambulanz des nächst gelegenen Krankenhauses auf, denn es droht nun eine schwere innere Blutung, die sofort behandelt werden muß.
Wenn Sie einen Unfall jedweder Art hatten (z.B. wenn Sie in einen Autounfall verwickelt wurden oder wenn Sie gestürzt sind und mit dem Kopf auf den Bürgersteig, Boden oder das Pflaster aufgeprallt sind) suchen Sie die nächste Notfallambulanz eines Krankenhauses auf.
Man muß hier untersuchen, ob es durch diese Verletzung zu inneren Blutungen gekommen sein könnte. Solche inneren Blutungen nach Verletzungen müssen nicht unbedingt sofort in Erscheinung treten; manchmal entstehen innere Sickerblutungen, die erst nach einer gewissen Zeit Probleme verursachen. Daher sollten Sie die Ambulanz sofort unverzüglich aufsuchen. Der Besuch bei Ihrem Hausarzt wird in einer solchen Situation wenig sinnvoll sein, denn man benötigt zur Untersuchung innerer Blutungen oft Geräte (z.B. Computertomographie-Geräte), die Ihr Hausarzt vielleicht nicht hat.
Andere Nebenwirkungen
- Haarausfall
Unter Marcumar®-Therapie kann es zum Haarausfall kommen. Dieser ist nur in extremen Fällen so stark, daß das Auftreten einer Glatze droht (Ich habe das in mehr als 25 Jahren ärztlicher Tätigkeit noch nicht erlebt.). Trotzdem ist der Haarausfall besonders bei Frauen alarmierend für den Betroffenen. Keine Angst, Sie werden keine Glatze bekommen! Sie werden auch bemerken, daß der Haarausfall sehr wechselhaft ist, obwohl Sie das Marcumar® in unveränderter Menge einnehmen. Setzen Sie das Marcumar® auf keinen Fall ab, denn wenn Sie erst einen Schlaganfall bekommen haben, weil Sie ohne Marcumar® nicht mehr davor geschützt sind ist Ihnen der Haarausfall bestimmt egal!
- Hautausschlag
Wenn Sie einen Hautausschlag insbesondere zu Beginn der Marcumar®-Behandlung bemerken berichten und zeigen Sie ihn Ihrem Hausarzt. Hier könnte eine sogenannte „Marcumar®-Nekrose“ die Ursache sein. Sie betrifft meistens die Haut von Ober- und Unterschenkeln, Brust und Hinterteil. Bei dieser Nebenwirkung kommt es zum Absterben von Körpergewebe (insbesondere der Haut). Die Nebenwirkung entsteht bei einem seltenen Mangel des Körpers an einem bestimmten Blutgerinnungsfaktor (Protein C), der dazu führt, daß zu Beginn der Marcumar®-Behandlung eine Zustand überschießender Gerinnungsneigung besteht und Hautgefäße verstopfen.
Andere Gesichtspunkte
Schwangerschaft
Marcumar® ist zu Beginn der Schwangerschaft extrem schädlich für das ungeborene Kind und kann zu schweren Missbildungen führen. Wenn Sie als Marcumar®-Patientin schwanger geworden sind oder eine Schwangerschaft planen sprechen Sie zuvor mit Ihrem Arzt. Es ist durchaus möglich, schwanger zu werden und ein gesundes Kind auf die Welt zu bringen, aber dies ist nur möglich, wenn während der ersten Wochen der Schwangerschaft anstelle von Marcumar® ein Medikament namens Heparin einsetzt. (Heparin ist ein gerinnungshemmendes Medikament, das aber nur unter die Haut oder intravenös eingespritzt werden kann.) Auch muß man kurz vor der Entbindung die Marcumar®-Therapie beenden und erneut Heparin geben, damit es bei der Geburt nicht zu gefährlichen Blutungen kommt.
Sport
Vermeiden Sie alle Sportarten, die mit einem erhöhten Verletzungsrisiko verbunden sind (z.B. Reiten (!), Fußball, Wasserball (!).
Verletzungen
Sie werden bemerken, daß Hautverletzungen unter der Behandlung mit Marcumar® länger bluten als vorher, als Sie das Medikament noch nicht genommen haben. Haben Sie keine Angst, daß Sie verbluten werden, wenn Sie sich beim Zwiebeln-Schneiden oder bei der Gartenarbeit verletzen. Solche schweren Blutungen entstehen bei solchen Bagatellverletzungen nicht. Nehmen Sie einen kleinen Stapel Mullkompressen (die Sie als Marcumar®-Patient in der Hausapotheke haben sollten) und drücken Sie feste auf die Verletzung. Die Blutung wird nach einigen Minuten aufhören.
Blutergüsse
Sie werden bemerken, daß Sie unter Marcumar® schneller Blutergüsse bekommen. Versuchen Sie, vorsichtig zu sein!
Gibt es Alternativen zum Marcumar?
Natürlich. Die Antwort auf diese Frage hängt aber davon ab, was Sie eigentlich meinen:
Wenn sie ganz allgemein fragen lautet die Antwort „Heparin“. Heparin ist eine Substanz, die nur in flüssiger Form vorliegt. Diese Substanz benutzt man im Krankenhaus und manchmal auch zu Hause (als Spritze, die man sich 1- oder 2mal in die Haut geben muß (Fraxiparin® oder Clexane®)). Die Vorteile dieser Substanzen sind, daß sie sehr schnell, zuverlässig und präzise wirken und daß man ihre Wirkung (wenn es sein muß) schnell wieder aufheben und blockieren kann. Der Nachteil der verschiedenen Heparine ist aber, daß sie nur in flüssiger Form vorliegen und daher entweder in Form einer Dauerinfusion direkt ins Blut oder unter die Haut gespritzt werden müssen. Ohne spritzen geht es nicht und man kann die Flüssigkeit nicht einfach trinken, denn sie würde im Magen ihre Wirkung sofort und vollständig verlieren. Für den täglichen Einsatz zu Hause sind Heparine also nicht gut geeignet.
Daher hat man lange nach Substanzen gesucht, die ähnlich wie das Marcumar® auch als Tablette gegeben werden können. Und diese Substanzen gibt es tatsächlich. Man nennt sie „DOAKs“ (Abkürzung für: Direkte orale Antikoagulantien) und sie heißen z.B. Dabigatran (Pradaxa®) und Rivaroxaban (Xarelto®). Mittlerweile gibt es noch weitere Medikamente, denn die Firmen können viel Geld damit verdienen.
Sie wirken anders als das Marcumar direkt auf den Ablauf der Blutgerinnung:
 Marcumar wirkt, wie Sie nun wissen dadurch, daß es in der Leber die Herstellung bestimmter chemischer Wirkstoffe (sog. „Gerinnungsfaktoren“) hemmt. Medikamente wie Xarelto® und Pradaxa® wirken hingegen direkt auf die einzelnen Faktoren der Blutgerinnung und blockieren sie. Wie geht das?
Marcumar wirkt, wie Sie nun wissen dadurch, daß es in der Leber die Herstellung bestimmter chemischer Wirkstoffe (sog. „Gerinnungsfaktoren“) hemmt. Medikamente wie Xarelto® und Pradaxa® wirken hingegen direkt auf die einzelnen Faktoren der Blutgerinnung und blockieren sie. Wie geht das?
Erinnern Sie sich an die Abläufe der Blutgerinnung, wie ich sie etwas früher beschrieben hatte?
Die Abbildung zeigt Ihnen, welche Gerinnungsfaktoren an der Blutgerinnung beteiligt sind. Zu diesen Faktoren gehörten der Faktor X (sprich: Faktor 10 (zehn)) und das Thrombin. Beides sind eigentlich inaktive Faktoren, die vom Körper erst bei Bedarf in ihre aktiven Formen umgewandelkt werden müssen. Erst in dieser aktiven Form können sie die Blutgerinnung blockieren.
Dabigatran (Pradaxa®) ist ein Wirkstoff, der das Thrombin blockiert und Rivaroxaban (Xarelto®) hemmt den aktivierten Faktor X. Dadurch wird der automatische Ablauf der Gerinnungskette (siehe obige Abbildung) insgesamt blockiert, weil der Faktor X bzw. das Thrombin nicht mehr arbeiten. Daher nennt man diese neuen Medikamente „neue orale Antikoagulantien“ (abgekürzt NOAK für „neue orale Antikoagulantien“) oder DOAK (= „Direkte orale Antikoagulantien“).
Diese neuen Wirkstoffe haben einige Vorteile:
Die neuen Wirkstoffe haben aber auch ihre Nachteile:
- Niemand kann mehr kontrollieren, ob solche Medikamente eingenommen werden.
Das ist z.B. dann wichtig, wenn jemand mit einer Blutung ins Krankenhaus kommt oder einen Unfall erlitten hat. Bei den Routine-Blutuntersuchungen, die man in solchen Notfällen immer durchführt sind Tests, mit denen die Blutgerinnung überprüft wird. Marcumar®-Patienten fallen in solchen Tests sofort auf und man kann entsprechende Gegenmaßnahmen einleiten.
Die neuen Wirksubstanzen lassen sich aber nicht mehr nachweisen, d.h. der Arzt, der einen Notfall-Patienten im Krankenhaus behandelt kann „nur noch“ feststellen, daß die Blutgerinnung nicht mehr ordentlich funktioniert. Der Blutwert, mit dem ihm dies angezeigt wird sagt aber im Gegensatz zum Marcumar® nichts mehr darüber aus, wie stark die Gerinnung blockiert wurde, d.h. ob die Blutgerinnung nur „ein wenig“ oder zu stark blockiert wurde.
Dies ist auch dann von Nachteil, wenn ein Patient z. B. mit einem Schlaganfall ins Krankenhaus kommt. Niemand kann dann mehr messen, ob dieser Schlaganfall vielleicht durch eine unzureichende Medikamenteneinnahme verursacht wurde oder nicht.
Viele Menschen glauben, wenn man die Wirkung nicht mehr messen kann besteht auch keine Gefahr mehr für Blutungen (was man ja bei zu starker Wirkung des Marcumar® immer befürchten muß). Das stimmt aber nicht, denn immer dann, wenn man die Blutgerinnung hemmt (egal mit welcher Methode) besteht die Gefahr vermehrter und starker Blutungen.
- Die neuen Substanzen sind nur bei Menschen erprobt, die wegen Vorhofflimmerns vor der Embolie-Komplikation dieser Rhythmußtörung geschützt werden müssen. Und nur für diesen Zweck sind sie zugelassen. Bei Menschen mit künstlichen Herzklappen sind die neuen Substanzen verboten, denn man weiß aus einer wissenschaftlichen Untersuchung, daß trotz der auch unter den neuen Medikamenten bestehenden Gerinnungshemmern dennoch häufig u.U. tödliche Blutgerinnsel oder Funktionsstörungen der Klappenprothesen auftreten.
- Eines der beiden neuen Medikamente muß man, damit es ausreichend wirkt 2mal tgl. einnehmen. Marcumar® hingegen nimmt man nur einmal am Tag.
Die Gegenargumente gegen die neuen Medikamente sind vielleicht auf den 1. Blick lächerlich und stellen keine ernst zu nehmende Gründe dar, sie nicht einzunehmen. Trotzdem:
Marcumar® wird seit über 60 Jahren erfolgreich eingesetzt. Ob der Genosse Stalin damit erfolgreich mit Marcumar® umgebracht wurde oder nicht: Es funktioniert, jeder Arzt auf der ganzen Welt kann damit umgehen, es ist äußerst wirksam und haben vielen Menschen das Leben gerettet.
Die neuen gerinnungshemmenden Medikamente (z.B. Dabigatran und Rivaroxaban) sind hingegen erst seit einigen Jahren in Gebrauch.
Dennoch halte ich die neuen Gerinnungshemmer für einen großartigen Fortschritt, was aber keinesfalls bedeutet, daß Marcumar® ein antiquiertes und überholtes Medikament wäre. Es gibt Situationen, in denen es zum Marcumar® keine Alternative gibt (z.B. bei Patienten mit künstlichen mechanischen Herzklappen).
Keinesfalls sollten Sie die neuen Medikamente „nur“ deshalb in Erwägung ziehen, weil Sie etwas gegen Marcumar haben. Erwägen sollten Sie die neuen Medikamente nur, wenn
- man trotz gewissenhafter Marcumareinnahme stark schwankenden INR-Werte hat
- es ganz spezielle medizinische (!) Gründe gegen die Einnahme von Marcumar® gibt oder
- wenn keine Möglichkeit regelmäßiger INR-Messungen besteht.
Vorsicht beim Einsatz der neuen Gerinnungshemmer ist geboten
- bei Menschen mit Störungen der Nieren- oder Leberfunktion
- im höheren Alter und / oder geringem Körpergewicht, denn hier ist die Gefahr gegeben, daß diese Medikamente durch verminderte Ausscheidung oder verlangsamten Abbau länger im Körper bleiben, hier die Blutgerinnung stärker hemmen als beabsichtigt und daher das Risiko unkontrollierter und schwerer Blutungen steigt.
- Keinesfalls darf man die neuen Medikamente einnehmen, wenn man eine künstliche Herzklappe trägt!
Und schließlich darf man eines nicht außer acht lassen, daß die neuen Gerinnungshemmer wesentlich teurer sind als Marcumar®:
Tagestherapiekosten:
DOAKs (im Schnitt): 3.00 €
Marcumar®: 0.20 €
Die Krankenkassen verhandeln zwar mit den Herstellern der neuen Medikamente hart, sodaß die oben stehenden Preise nicht mehr aktuell sein mögen. Dennoch können Sie aus dieser Aufstellung erstehen, daß die neuen Medikamente sehr viel teurer als Marcumar® sind.
Ich weiß, was jetzt kommt: „Man kann doch die Güte einer medizinischen Behandlung nicht vom Preis abhängig machen!“
Stimmt, macht ja auch niemand, aber in vielen Fällen gibt es keinen qualitativen Unterschied zwischen Marcumar® und den DOAKs und immer dann, wenn gleichwertige Behandlungen zur Auswahl stehen spielt der Preis auch eine gewisse Rolle. Erst recht dann, wenn Marcumar® ebenso gut einsetzbar wäre wie eines der neuen Medikamente, man dieses Medikament aber nur wegen der Unannehmlichkeiten (Quickwert-Kontrollen, Beachtung der Vitamin-K-Zufuhr) nicht haben möchte.
Stellen Sie sich vor, Sie benötigen ein Auto (z.B. um zur Arbeit zu kommen) und jemand würde Ihnen eines schenken. Natürlich würden auch Sie gerne Merzedes, BMW oder Audi fahren, aber ein Trabant täte es streng genommen auch.
Zugegeben, blöder Vergleich, aber Sie wissen hoffentlich, was ich meine.
INR- (oder Quick-Wert-) Selbstbestimmung
Frage
Kann ich den INR-Wert auch selber bestimmen?
Antwort
Jawohl, das geht.
Es gibt Geräte, die so klein sind, daß sie in einen kleinen Aktenkoffer passen und die Sie immer mitnehmen können, wo immer Sie auch sind. Auf diese Weise sind Sie stets, zu jeder Zeit und an jedem Ort in der Lage, Ihren INR-Wert selber zu bestimmen. Wenn Sie also auf Reisen sind und sich Ihre Ernährung ändert: Kein Problem, Sie können den INR-Wert jederzeit selber bestimmen. Wenn Sie andere Tabletten einnehmen müssen: Kein Problem, Sie können selber überprüfen, ob diese Zusatztabletten Auswirkungen auf den INR-Wert haben und Sie können Ihre Marcumar®-Dosis selber anpassen.
Wissenschaftliche Untersuchungen haben gezeigt, daß die INR-Einstellung bei Patienten, die den Wert selber messen und ihre Marcumar®-Dosis selber anpassen können wesentlich besser ist also bei Patienten, die ihre Werte mehr oder weniger regelmäßig durch den Arzt bestimmen lassen und daß die Risiken sowohl von Gerinnselbildungen als auch schweren Blutungen deutlich geringer sind. Das liegt daran, daß die INR-Werte bei Patienten, die selber messen einfach stabiler und gleichmäßiger sind.
Jeder Mensch mit normaler Auffassungsgabe kann die INR-Selbstbestimmung durchführen, wenn er zuvor geschult worden ist. Vorkenntnisse sind nicht erforderlich. Die Selbstmessung hat darüber hinaus den Vorteil, daß unter Umständen auch Angehörige geschult werden können, die dann bei den Marcumar®-Patienten zu Hause Messungen durchführen können, das Gerät ist ja schon vorhanden.
Vor den Selbstmessungen müssen die Patienten geschult werden. Man unterrichtet in solchen Schulungen, wie die Blutgerinnung funktioniert, wie man das INR-Messgerät bedient und welche Rückschlüsse man aus den INR-Werten ziehen muß, d.h. wie man das Marcumar® dosieren muß. Solche Schulungen dauern einige Wochen, wobei man aber für jede „Unterrichtsstunde“ nur kurz in die Praxis eines Arztes oder in eine Krankenhausabteilung kommen muß.
Zu Beginn der Schulung, wenn man den Umgang mit dem Messgerät erlernt hat wird man die ersten Selbstmessungen eigenständig durchführen und dem Arzt dann sagen, welche Marcumar®-Dosis man aufgrund dieses Wertes wählen würde. Der Arzt überprüft Ihre Einschätzung und korrigiert sie vielleicht. Im Verlaufe einiger Wochen werden Sie das Verfahren so sehr sicher lernen und können es am Ende selber. Sie müssen dann nur noch von Zeit zu Zeit zum Arzt gehen, um dort Gegenkontrollen durchführen zu lassen und um überprüfen zu lassen, ob die Behandlung auch richtig läuft. Über die Teilnahme an einer solchen Schulung wird Ihnen das Schulungszentrum ein Zeugnis ausstellen, mit dem Sie dann zur Krankenkassen gehen können, um das Gerät zu bekommen.
Schulungszentren gibt es in jeder größeren Stadt. Die genauen Adressen erhalten sie, wenn Sie sich bei Ihrer Krankenkasse erkundigen oder Ihren Hausarzt fragen, dort sind die Schulungszentren bekannt. Sie können sich auch an die Herstellerfirma des Messgerätes wenden, die ebenfalls eine Kartei mit den Namen aller Schulungszentren in Deutschland hat und Sie gerne berät:
Roche Diagnostics GmbH, Vertrieb Coagulation, Sandhofer Straße 116, 68305 Mannheim, Tel: 0621 / 759-0, Internet: www.roche.de, eMail: webmaster@coaguchek.de.
Andere Informationsadressen für Schulungszentren sind:
Deutsche Herzstiftung, Vogtstraße 50, 60322 Frankfurt am Main, Tel.: 069 / 955 128 0, Fax: 069 / 955 128 313, Internet: www.herzstiftung.de, eMail: info@herzstiftung.de
Medizinisch-Technische Beratungsstelle der Arbeitsgemeinschaft Selbstkontrolle der Antikoagulation, Heinz-Galinski-Str. 12, 13347 Berlin, Tel.: 030 491 10 30, Fax: 030 491 52 39, eMail: info@mtbasa.de.
Wenn bei Ihnen eine Operation durchgeführt werden muß oder durchgeführt worden ist, bei der beispielsweise eine künstliche Herzklappe eingesetzt wurde sollten Sie sich während der Anschlußheilbehandlung nach dieser Operation in der Reha-Klinik schulen lassen, diese Möglichkeit bieten Ihnen heute nahezu alle Kliniken kostenlos an. In allen anderen Fällen erheben die Schulungszentren einen geringen Kostenbeitrag (ca. 50,- €), der Ihnen aber von der Krankenkasse oft ersetzt wird.
Die Kosten für die Anschaffung des Gerätes, seine Wartung und für die erforderlichen Chemikalien und Teststreifen tragen Ihre Krankenkasse. Voraussetzungen für eine solche Kostenübernahme sind bei den gesetzlichen und privaten Krankenkassen
- eine ärztliche Bescheinigung über die Notwendigkeit der langfristigen Gerinnungshemmung, mit einer Begründung, warum die Gerinnung selbst bestimmt werden sollte und
- ein Zeugnis über die erfolgreiche Teilnahme an einer Patientenschulung.
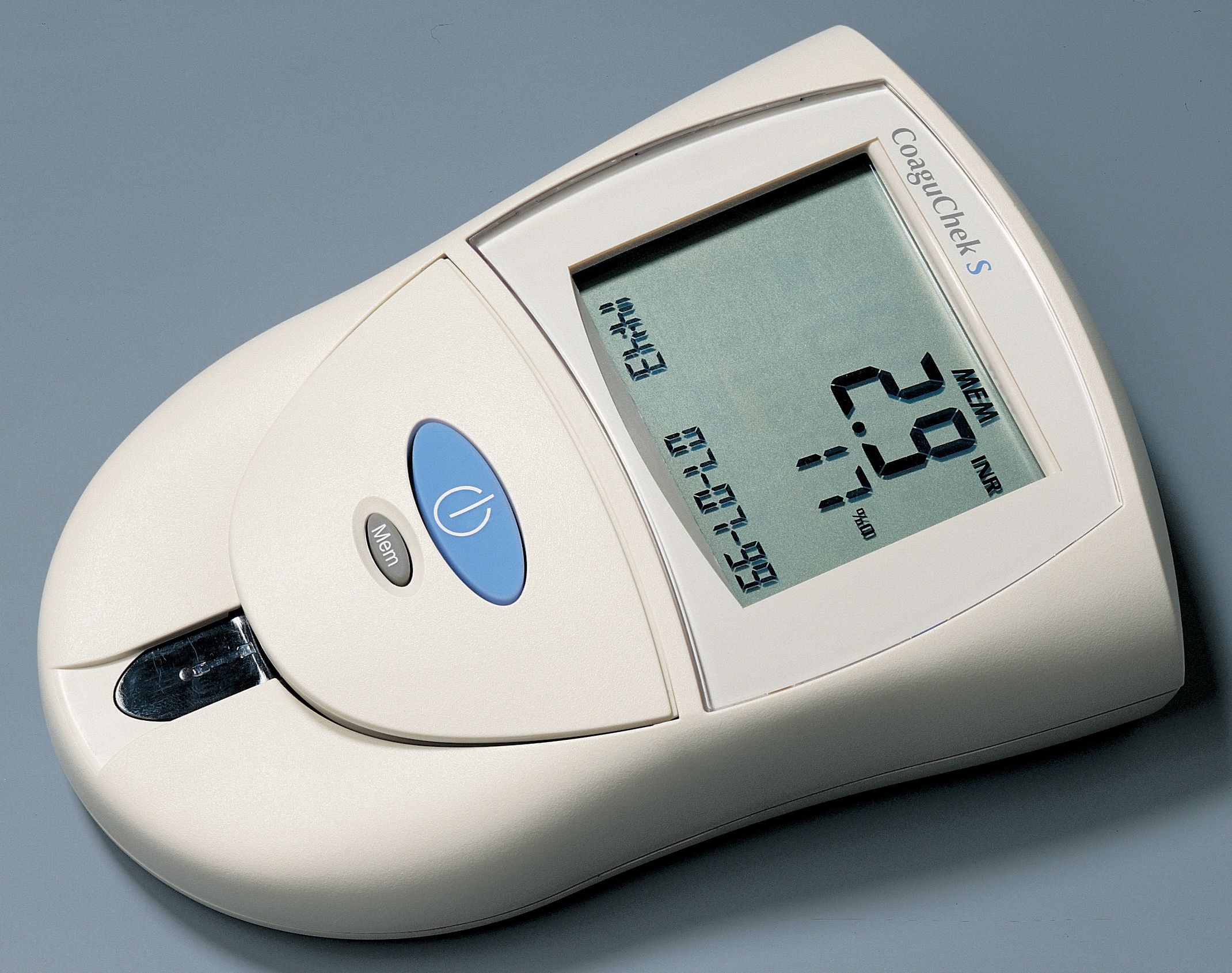 Besonders geeignet für die Selbstkontrolle des INR-Wertes ist das CoaguChek®S-Gerät der Firma Roche Diagnostics. Das Gerät ist handlich und leicht zu bedienen. Es genügt dabei, zur Messung einen Tropfen Blut aus der Fingerkuppe auf den dafür vorgesehenen Teststreifen aufzubringen: Nach ca. 1 Minute liegt das Meßergebnis vor.
Besonders geeignet für die Selbstkontrolle des INR-Wertes ist das CoaguChek®S-Gerät der Firma Roche Diagnostics. Das Gerät ist handlich und leicht zu bedienen. Es genügt dabei, zur Messung einen Tropfen Blut aus der Fingerkuppe auf den dafür vorgesehenen Teststreifen aufzubringen: Nach ca. 1 Minute liegt das Meßergebnis vor.
Wenn man den INR-Wert selber bestimmen möchte gehen Sie folgendermaßen vor:
- Zunächst sollte man in einem Gespräch mit dem behandelnden Arzt klären, ob die Methode überhaupt in Betracht kommt. Hierüber sollte der Arzt eine entsprechende Bescheinigung für die jeweilige Krankenkasse ausstellen.
- Danach wendet man sich an ein Schulungszentrum und meldet sich für einen Patientenschulungskurs an. Über die erfolgreiche Durchführung des Schulungskurses wird ein Zertifikat ausgestellt.
- Sind diese Voraussetzungen erfüllt, kann die Kostenübernahme durch die Krankenkasse beantragt werden und danach ein Gerät bestellt (z.B. über die Apotheke oder das Sanitätshaus) werden.
Auch wenn man den INR-Wert selber bestimmt ist der Marcumar®-Ausweis ein wichtiges Dokument und Hilfsmittel zur Behandlungsführung. Der Arzt trägt den Grund für die Marcumar®-Behandlung, den therapeutischen INR-Bereich (d.h. den Wertebereich, der erreicht werden sollte) und die verwendete Meßmethode (z.B. CoaguChek S) ein.
Sie, der Patient tragen Ihre eingenommene Tablettendosis und die von Ihnen selbst gemessenen INR-Werte ein. Sobald im Labor Vergleichsmessungen durchgeführt werden werden auch diese in den Ausweis eingetragen.
Anhand dieses Dokuments, das regelmäßig zwischen Ihnen und dem behandelndem Arzt besprochen werden soll, kann der Arzt die Einhaltung des therapeutischen Bereiches und damit die Qualität und Stabilität der INR-Einstellung überprüfen. Anhand des Marcumar®-Ausweises können Probleme und Maßnahmen erörtert werden, und Sie lernen die Reaktionen Ihres Körpers besser kennen und können den Umgang mit Ihrer Krankheit besser verstehen. Auch diese Aspekte tragen zur Qualitätssicherung der Selbstmessungen bei. Gehen Sie, auch wenn Sie selber das Gefühl haben, optimal eingestellt zu sein, alle 3 Monate zu Ihrem Hausarzt, zeigen Sie ihm Ihren Marcumar®-Ausweis und besprechen Sie mit ihm, wie die Therapie läuft oder ob Sie Korrekturen vornehmen müssen.
So schön das mit der INR-Selbstmessung ist: Das Verfahren ist nicht ohne Gefahren:
Die Meßgeräte sich technische Geräte, die ebenso wie ein Auto oder eine Waschmaschine kaputt gehen können. Es ist daher wichtig, daß Sie den von Ihnen selber gemessenen Wert in gewissen Zeitabständen durch Ihren Hausarzt und dessen Blutlabor überprüfen lassen. Wie oft diese Kontrolle erfolgen sollte sollten Sie mit Ihrem Hausarzt oder Kardiologen besprechen. Die Zeitabstände variieren zwischen 4 Wochen bis 3 Monate und hängen nach meiner Einschätzung davon ab, wie intensiv Sie mit Marcumar behandelt werden müssen:
Wenn Sie einen INR-Zielwert haben, der zwischen 1.5 - 2.5 liegt würde ich Kontrollen durch den Hausarzt alle 3 Monate für ausreichend halten.
Wenn Sie allerdings höhere INR-Werte erreichen müssen halte ich hausärztliche Laborkontrollen alle 6 - 8 Wochen für angemessen. Man muß nämlich wissen, daß die INR-Selbstmeßgeräte mit steigendem INR zunehmend ungenau messen! Wenn Sie z.B. einen INR-Wert von 3.0 messen (was ja für Menschen mit künstlichen Herzklappen der richtige Wert wäre) dann kann der INR-Wert in Wahrheit zwischen 2.0 und 4.0 schwanken. Und solche Schwankungen können schon einmal zum Problem werden. Daher schlage ich vor:
Lassen Sie Ihre INR-Werte regelmäßig vom Hausarzt zur Kontrolle gegenmessen. Führen Sie diese Kontrollmessungen alle 3 Monate durch, wenn Sie INR-Werte von 1.5 - 2.0 erreichen müssen und lassen Sie häufiger kontrollieren, wenn Sie höhere Werte erreichen müssen.
Geben Sie Ihr Gerät einmal jährlich ins Sanitätshaus zum technischen Check (auch wenn der Sanitätshaus-Mitarbeiter mit den Augen rollt und Sie für einen Angsthasen hält: Angsthasen leben länger!).
Wenn Sie eine künstliche Herzklappe tragen: Achten Sie auf den metallischen Klang Ihrer Herzklappenprothese. Dieser metallische Klangcharakter kann sich verändern, wenn sich z.B. ein Gerinnsels in der Klappe gebildet hat, das ein Klappendeckelchen verklemmt. Wenn Sie eine solche Veränderung des Prothesenklangs bemerken: Gehen Sie zu Ihrem Hausarzt und lassen Sie bestimmte Blutwerte (LDH-Wert) bestimmen und suchen Sie Ihren Kardiologen auf, damit er sich die Klappe mit dem Ultraschall ansieht.
Häufige Fragen
Frage:
Ich habe so viel Schlimmes über Marcumar gehört? Stimmt das und muß ich es wirklich nehmen?
Antwort:
Ja. Wenn Sie eine Marcumar®-bedürftige Krankheit haben und Ihr Arzt es Ihnen empfohlen hat müssen Sie es nehmen. Vieles, was Sie über Marcumar® hören ist übertrieben und stimmt einfach nicht. Denken Sie daran: Sie bekommen Marcumar® nur dann, wenn die Gefahr einer Gerinnselbildung in Ihrem Körper besteht, deren Folgen weitaus gefährlicher sind als das Marcumar® selber. Sie haben also das kleinere Übel gewählt. Eine Marcumar®-Therapie ist, auch wenn Sie lebenslang durchgeführt werden muß eine sichere Behandlung. Hunderttausende von Menschen bekommen Sie ohne Probleme.
Das Wichtigste zur Vermeidung von Komplikationen ist die regelmäßige Kontrolle des INR-Wertes. Nur durch diese Kontrollen können Sie vermeiden, daß die Behandlung wegen zur starker Gerinnungshemmung durch das Auftreten innerer Blutungen oder bei zu schwacher Gerinnungshemmung durch das Auftreten des Gerinnsels gefährlich wird. Lassen Sie Ihren INR-Wert am besten jede Wochen überprüfen oder führen Sie Selbstmessungen (siehe oben) durch.
Frage:
Darf ich noch Auto fahren? Im Falle eines Unfalls kann ich doch leicht verbluten!
Antwort:
Sie dürfen Auto fahren. Riskante Fahrmanöver sollten sie allerdings den Herren Autorennfahrern und der Firma Ferrari überlassen. Wenn Sie einen schweren Unfall mit starken Blutungen erlitten haben wird man Ihnen im Krankenhaus Infusionen geben, die die Blutgerinnung sofort wieder normalisiert und die Blutung stoppt. Also, haben Sie keine Angst, aber fahren sie vorsichtig. Das gilt natürlich auch für den Fall, daß Sie ein DOAK einnehmen müssen.
Frage:
Muß ich mich anschnallen? Bei einem Aufprall kann mich der Gurt doch verletzen.
Antwort:
Natürlich müssen Sie sich anschnallen. Es ist Vorschrift und schützt Sie zudem vor viel schlimmeren Verletzungen vor dem Aufprall.
Frage:
Meine Tante hat auch Marcumar® einnehmen müssen und hat eine kleine Ampulle in ihrem Marcumar®-Ausweis. Warum bekomme ich diese Ampulle nicht?
Antwort:
Die Ampullen enthalten ein hochkonzentriertes Vitamin K-Medikament (Konakion®).
Früher hat man es allen Marcumar®-Patienten mitgegeben, damit sie es im Notfall zur Verfügung haben. Man muß allerdings nur sehr selten zu diesem Notfall-Medikament greifen und wenn man es dann benutzt ist es vielleicht schon verfallen (überschrittenes Ablaufdatum). Dazu kommt, daß es nicht sofort, sondern erst innerhalb von 24 - 48 Stunden zu wirken beginnt. Wenn also ein Notfall eingetreten ist (z.B. nach einem Unfall) kann man nicht so lange warten, bis das Marcumar® wirkt. Im Krankenhaus gibt es Medikamente, die die Wirkung des Marcumar® sofort aufheben.
Es macht daher wenig Sinn, das Medikament immer mit sich zu tragen. Wenn man es benötigt hat es jede Apotheke und jedes Krankenhaus vorrätig, sodaß Sie es schnell bekommen und einnehmen können. Wenn Sie es einnehmen müssen: Ampulle aufbrechen und Inhalt einfach herunterschlucken.
Nehmen Sie das Konakion® niemals ohne Rücksprache mit Ihrem Arzt. Konakion® hebt im Laufe der folgenden 2 – 3 Tage den Marcumar®-Schutz vollständig auf und Sie sind dann ohne Schutz vor Gerinnseln und Embolien.
Wenn Sie ein DOAK einnehmen müssen ist die Einnahme von Konakion® völlig ohne Wirkung, denn Vitamin K spielt bei den DOAKs keine Rolle.
Frage:
Ich habe Rückenschmerzen und der Orthopäde möchte mir nun eine Spritze geben!
Antwort:
Intramuskuläre Spritzen, d.h. Spritzen in den Allerwertesten, in die Gegend der Wirbelsäule oder in den Oberarm sind strengstens verboten, Ihr Orthopäde wird das wissen. Täte er es dennoch würden wegen der Gerinnungshemmung Ihres Blutes große und (in Wirbelsäulen-Nähe eingespritzt) auch gefährliche Blutungen drohen. Also: Niemals eine intramuskuläre (i.m.-Spritze) Injektion geben lassen!
Das gilt natürlich auch für den Fall, daß Sie ein DOAK einnehmen müssen.
Frage:
Darf ich als Marcumar®-Patient oder wenn ich die neuen Gerinnungshemmer einnehmen muß gegen Covid geimpft werden? Man spritzt den Impfstoff doch auch in den Muskel des Oberarmes.
Antwort:
Die mRNA-Impfstoffe der Covid-19-Impfung werden tatsächlich in die Oberarm-Muskulatur gespritzt. Laut dem Robert-Koch-Institut (RKI) ist dies aber problemlos möglich, wenn man eine sehr feine Injektioinsnadel benutzt. Informieren Sie daher den Impfarzt über Ihr Marcumar®oder das DOAK, das Sie einnehmen, damit er eine solche feine Injektionsnadelk benutzt.
Das gilt natürlich auch für den Fall, daß Sie ein DOAK einnehmen müssen.
Frage:
Wann sollte ich das Marcumar® einnehmen?
Antwort:
Sie sollten das Marcumar® immer zur selben Tageszeit einnehmen. Durch diese Routine gewöhnen Sie sich daran, das Medikament regelmäßig einzunehmen. Es ist prinzipiell gleichgültig, ob Sie es morgens, mittags oder abends einnehmen. Am Tag eines INR-Tests sollten Sie kein Marcumar® einnehmen, weil es möglich ist, daß Sie wegen eines ungünstigen INR-Wertes die Dosis verändern müssen.
Und es ist gleichgültig, ob Sie das Marcumar® vor, nach oder zusammen mit dem Essen einnehmen. Empfohlen wird allerdings, es etwa 30 Minuten vor einer kleinen und 1 Stunde nach einer vollen Mahlzeit einzunehmen.
Das gilt natürlich auch für den Fall, daß Sie ein DOAK einnehmen müssen.
Frage:
Wie funktioniert das mit dem Marcumar®-Ausweis?
Antwort:
 Wenn Sie auf Marcumar® eingestellt werden wird Ihnen der Arzt einen sogenannten Marcumar®-Ausweis geben. In diesen Ausweis wird eingetragen, warum Sie Marcumar® einnehmen müssen und wie Ihr therapeutischer INR-Bereich ist. Diese Eintragungen erledigt der Arzt, der Ihnen das Marcumar® verordnet. In den Ausweis werden auch die Ergebnisse der regelmäßigen INR-Bestimmungen und die Dosis des Marcumar® eingetragen, die Sie einnehmen sollten.
Wenn Sie auf Marcumar® eingestellt werden wird Ihnen der Arzt einen sogenannten Marcumar®-Ausweis geben. In diesen Ausweis wird eingetragen, warum Sie Marcumar® einnehmen müssen und wie Ihr therapeutischer INR-Bereich ist. Diese Eintragungen erledigt der Arzt, der Ihnen das Marcumar® verordnet. In den Ausweis werden auch die Ergebnisse der regelmäßigen INR-Bestimmungen und die Dosis des Marcumar® eingetragen, die Sie einnehmen sollten.
Besprechen Sie mit Ihrem Hausarzt, wer diese Eintragungen vornehmen soll. Viele Patienten werden telephonisch aus der Praxis des Hausarztes oder Labors über den aktuellen INR-Wert und die erforderliche Marcumar®-Dosis informiert. Tragen Sie dann die Werte und tägliche Tablettenmenge selber in den Ausweis ein. Führen Sie den Ausweis gewissenhaft und legen Sie ihn bei jeder Arztbehandlung vor (auch Ihrem Zahnarzt!).
Wenn Sie mit einem DOAK behandelt werden müssen werden Sie ebenfalls einen Ausweis erhalten. Hier müssen Sie allerdings keine INR-Werte eintragen, denn diese Messungen sind bei Anwendung der DOAKs nicht erforderlich. Der Ausweis dient in diesem Fall lediglich dazu, Ärzte, Krankenhaus- oder Praxispersonal darüber zu informieren, daß Sie ein gerinnungshemmendes Medikament einnehmen.
Frage:
Als ich auf Marcumar® eingestellt wurde hat der Arzt meine Blutgruppe bestimmt und mir einen Notfallausweis gegeben. Was soll ich damit machen?
Antwort:
Die Bestimmung der Blutgruppe ist für den Notfall gedacht, wenn Sie eine Blutungskomplikation oder Verletzung haben und Blutkonserven bekommen müssen. Wenn Ihre Blutgruppe bekannt ist muß das Krankenhauslabor Ihre Blutgruppe nicht erst bestimmen, was bekanntlich Zeit erfordert.
Führen Sie den Notfallausweis immer mit sich und legen Sie ihn am besten in den Marcumar®-Ausweis ein, so wird er schnell gefunden. Denken Sie daran: Der Notfallausweis ist ein amtliches Dokument, auf dessen Angaben sich jeder Arzt verlässt. Wenn Sie dem Arzt bei einem Notfall sagen, welche Blutgruppe Sie haben (weil das vielleicht bei der Bundeswehr schon getestet worden ist) wird er diese persönliche Angabe nicht verwerten dürfen, sondern die Blutgruppe erst bestimmen müssen. Also: Notfallausweis in den Marcumar®- bzw. DOAK-Pass einlegen und immer mitführen.
Frage:
Muß ich einen Anhänger um den Hals tragen, auf dem steht, daß ich Marcumar® einnehme?
Antwort:
Sie müssen es nicht, aber es ist schon hilfreich, denn wenn Sie einmal in eine Situation kommen, in der Sie ohnmächtig sind und dem Hilfspersonal nicht sagen können, daß sie Marcumar® einnehmen hilft ein solcher Anhänger schon. In Ihre Brieftasche, wo der Marcumar®-Ausweis ist sieht der Arzt in der Notfall-Ambulanz des Krankenhauses erst viel später.
Das gilt natürlich auch für den Fall, daß Sie ein DOAK einnehmen müssen.
Frage:
Soll ich Marcumar® vor oder nach dem Essen nehmen?
Antwort:
Prinzipiell ist es gleichgültig, ob Sie das Marcumar® oder das DOAK-Medikament vor, nach oder zusammen mit dem Essen einnehmen. Empfohlen wird allerdings, es etwa 30 Minuten vor einer kleinen und 1 Stunde nach einer vollen Mahlzeit einzunehmen. Die Speisen können die Aufnahme des Marcumar® aus dem Darm ins Blut verzögern. Es ist aber nichts dagegen einzuwenden, das Marcumar® zusammen mit einem leichten Imbiss einzunehmen. Sie sollten es nach einer vollen Mahlzeit aber immer mindestens 1 Stunde nach dem Essen einnehmen.
Frage:
Wie lange muß ich Marcumar® einnehmen?
Antwort:
Das hängt davon ab, warum Sie Marcumar® einnehmen müssen. Bei den meisten Krankheiten ist eine lebenslängliche Behandlung nötig, in anderen Fällen kann die Behandlung nach einer gewissen Zeit wieder beendet werden.
Das gilt natürlich auch für den Fall, daß Sie ein DOAK einnehmen müssen.
Frage:
Was ist bei Reisen? Darf ich überhaupt verreisen?
Antwort:
Natürlich! Marcumar® wird in allen Ländern der Welt eingesetzt und alle Ärzte dieser Welt kennen sich damit aus. Auch der INR-Wert wird überall bestimmt. Ein INR-Wert, den Sie auf Mallorca oder in Südafrika bestimmen lassen gilt ebenso wie der INR-Wert aus Wanne-Eickel, was aber für den Quick-Wert nicht gilt!
Nehmen Sie einen ausreichenden Vorrat an Marcumar®-Tabletten mit, besonders wenn Sie ins Ausland fahren, denn in den verschiedenen Ländern werden oft Medikamente eingesetzt, die zwar ähnlich wie Marcumar® wirken, aber andere Einnahme-Eigenschaften oder Wirkstärken haben und vielleicht hat man in diesem Land dann Ihr Marcumar® nicht vorrätig.
INR-Wert-Bestimmungen werden in vielen Ländern nicht immer von Ärzten, sondern oft von speziell ausgebildeten Krankenschwestern durchgeführt. Wenn Sie in einem Hotel absteigen: Erkundigen Sie sich bei der Rezeption danach, wer eine INR-Bestimmung durchführt, größere Hotels werden das wissen. Im Zweifelsfall suchen Sie die Ambulanz eines in der Nähe befindlichen Krankenhauses auf und zeigen Sie dort Ihren Marcumar®-Ausweis vor. Man wird Ihnen dort sicherlich weiterhelfen können. Rechnen sie damit, daß solche INR-Bestimmungen im Ausland in bar bezahlt werden müssen. Sprechen sie vielleicht vorher mit Ihrer Krankenkasse, wie diese Zahlungen verrechnet oder übernommen werden können.
Denken Sie auch daran, daß die Ernährung in Ihrem Reiseland mit Sicherheit ganz anders zusammengesetzt ist also Ihre heimische Küche. Dies hat insbesondere wegen des unterschiedlichen Vitamin K-Gehaltes Auswirkungen auf Ihren INR-Spiegel. Lassen sie den INR-Wert also insbesondere bei Reisen ins Ausland häufiger bestimmen oder bestimmen Sie ihn selber öfters (siehe unten). Und denken Sie daran, auch in den Ferien oder auf Reisen sparsam mit Alkohol umzugehen!
Wenn Sie mit einem DOAK behandelt werden: Nehmen Sie immer einen ausreichenden Vorrat Ihres Medikamentes mit auf die Reise, denn es kann durchaus sein, daß gerade dieses Medikament in dem fremden Land nicht zur Verfügung steht, weil man dort (aus welchen Gründen auch immer) ein anderes Medikament bevorzugt. Auf die Ernährung am Urlaubsort müssen Sie natürlich keine Rücksicht nehmen, denn die Wirkung der DOAKs ist vom Vitamin K-Gehalt des Essens unabhängig.
Frage:
Was passiert, wenn ich operiert werden muß, zum Zahnarzt oder bestimmte Untersuchungen über mich ergehen lassen muß?
Antwort:
Am einfachsten ist es, wenn Sie jedem Arzt, der Sie behandelt Ihren Marcumar®-Ausweis zeigen und ihm damit zu erkennen eben, daß bei Ihnen ein erhöhtes Blutungsrisiko besteht. Manchmal kann man die Marcumar®-Behandlung einfach unverändert fortsetzen, in anderen Fällen muß sie aber kurz unterbrochen werden. Damit Sie in solchen Fällen vor den gefährlichen Blutgerinnseln geschützt sind muß man oft andere Medikamente zur Gerinnungshemmung einnehmen, von denen das Heparin das wichtigste ist. Eine solche Heparin-Therapie muß nicht unbedingt unter stationären Bedingungen im Krankenhaus durchgeführt werden. Manchmal wird man Ihnen auch spezielle Heparin-Spritzen verschreiben und Sie können sich die Spritze 1- oder 2mal täglich selber geben
Sprechen Sie vor jeder Behandlung und vor jedem Krankenhausaufenthalt immer mit Ihrem Hausarzt, der Sie beraten kann, welches Verfahren (Marcumar® absetzen oder nicht? Heparin-Infusion im Krankenhaus oder eigene Injektionen?) das für Sie beste Verfahren ist. Und denken Sie daran: Auch Zahnärzte sind Ärzte und auch sie müssen wissen, ob Sie Marcumar® einnehmen.
Das gilt natürlich auch für den Fall, daß Sie ein DOAK einnehmen müssen.
Frage:
Welche Marcumar®-Menge ist die richtige für mich?
Antwort:
Anders als bei den DOAKs, die man in standardisierten und immer gleichbleibenden Mengen einnimmt gibt es für das Marcumar® keine feste Tablettenmenge, die man einnehmen muß, um „richtig dosiert“ zu sein, wie dies beispielsweise für andere Herzmittel gilt. Jeder Mensch benötigt, nicht nur wegen seiner Ernährung, eine unterschiedliche Marcumar®-Dosis, die mit Hilfe des INR-Wertes festgelegt wird. Ihre Marcumar®-Dosis kann für andere Menschen völlig falsch sein und die Marcumar®-Menge anderer Menschen kann für Sie gefährlich werden. Wenn Sie also von einem Nachbar oder Bekannten hören, daß er eine viel niedrigere Menge einnehmen muß als Sie lassen Sie sich nicht verwirren! Der INR-Wert zeigt, wie viel Marcumar® Sie persönlich einnehmen müssen. Die Dosis ist für jeden Menschen anders!
Was muß man und was darf man unter Marcumar® nicht?
Man muß
- sich streng an die Dosiervorschriften des Arztes halten bzw. seine Marcumar®-Dosis streng am vorgeschriebenen INR-Wert ausrichten
- seinen INR-Wert regelmäßig prüfen oder prüfen lassen
- sich ausgewogen und „normal“ ernähren und dabei auf den Gehalt der Lebensmittel an Vitamin K achten
- daran denken, daß alle Medikamente, die man neben dem Marcumar® einnimmt (sowohl verschreibungspflichtige als auch frei verkäufliche Medikament, sowohl „richtige“ Medikamente als auch homöopathische Substanzen) den INR-Wert sowohl unerwünscht senken als auch steigern können
- den Hausarzt sofort darüber informieren, wenn man andere Medikamente einnehmen möchte oder muß, wenn die Medikation von anderen Ärzten als dem Hausarzt verändert werden oder wenn man mit anderen Medikamenten aufhören soll oder möchte
- auf Zeichen verstärkter Marcumar®-Wirkungen achten (Zahnfleischbluten, Nasenbluten o.ä.)
- jedem Arzt, der Sie untersucht oder behandelt sagen, daß man Marcumar® einnimmt
- seinen Marcumar®-Ausweis stets mit sich tragen und vielleicht einen Halsumhänger mit dem Marcumar®-Hinweis tragen (im Sanitätshaus erhältlich)
- immer dafür sorgen, daß man ausreichend Marcumar® zu Hause oder im Urlaub hat
- seinen Hausarzt sofort darüber informieren, wenn man Anzeichen verstärkter Marcumar®-Wirkung bemerkt oder wenn es zu Blutungen kommt
- das Marcumar® täglich zur selben Zeit etwa 1 Stunde nach einer Mahlzeit einnehmen
- mit seinem Hausarzt darüber sprechen, wenn man Bedenken bezüglich der Marcumar®-Behandlung hat
- den Arzt darüber informieren, wenn man schwanger geworden ist oder schwanger werden möchte.
Man darf nicht
- das Marcumar® in doppelter Dosis einnehmen, wenn man es am Vortag vergessen hat (fragen Sie Ihren Hausarzt, wenn Sie die Einnahme einmal vergessen haben, was Sie tun sollen)
- die Marcumar®-Dosis einfach verändern, ohne vorher mit seinem Hausarzt darüber gesprochen zu haben
- seine Ernährungsweise grundlegend verändern oder spezielle Diäten durchführen, ohne vorher mit dem Hausarzt auf mögliche Auswirkungen auf die Marcumar®-Behandlung gesprochen zu haben
- an Sportarten teilnehmen, die ein besonders hohes Verletzungsrisiko haben
- zu viel Alkohol trinken (nicht mehr als 2 Gläser Bier oder wein täglich)
- Marcumar® während der Frühphase einer Schwangerschaft einnehmen, weil dies zu schweren Missbildungen des Kindes führen kann.
 Die Blutgerinnung ist ein lebensnotwendiger Vorgang: Infolge kleinerer oder größerer Verletzungen kommt es an der Haut oder auch im Inneren des Körpers immer wieder zu Blutungen. Die Blutungen aus Verletzungen der Haut, wenn man sich z.B. geschnitten oder gestochen hat sind jedermann bekannt. Auch der blaue Fleck an Stellen, an denen man sich heftig gestoßen hat ist auf eine Blutung zurückzuführen, die aber innerhalb der Haut und des Gewebes unterhalb der Haut stattfindet.
Die Blutgerinnung ist ein lebensnotwendiger Vorgang: Infolge kleinerer oder größerer Verletzungen kommt es an der Haut oder auch im Inneren des Körpers immer wieder zu Blutungen. Die Blutungen aus Verletzungen der Haut, wenn man sich z.B. geschnitten oder gestochen hat sind jedermann bekannt. Auch der blaue Fleck an Stellen, an denen man sich heftig gestoßen hat ist auf eine Blutung zurückzuführen, die aber innerhalb der Haut und des Gewebes unterhalb der Haut stattfindet. Der Wirkstoff wurde 1939 entdeckt, nachdem in Amerika Vergiftungen an Kühen auftraten, die auf der Weide gestanden hatten und verblutet waren. Als Ursache fand man die Verunreinigung des Futters mit Süßklee, in dem die Substanz Cumarin entdeckt wurde. In der weiteren Folge fand man 42 verwandte chemische Substanzen, die die Blutgerinnung hemmten. Eine amerikanische Firma, die sich mit Ungezieferbekämpfung beschäftigte (Wisconsin Alumni Research Foundation) ließ sich einen dieser Wirkstoffe 1948 als Rattengift patentieren; aus dem Firmennamen wurde auch die bis heute gebräuchliche Bezeichnung des Wirkstoffes „Warfarin“ abgeleitet.
Der Wirkstoff wurde 1939 entdeckt, nachdem in Amerika Vergiftungen an Kühen auftraten, die auf der Weide gestanden hatten und verblutet waren. Als Ursache fand man die Verunreinigung des Futters mit Süßklee, in dem die Substanz Cumarin entdeckt wurde. In der weiteren Folge fand man 42 verwandte chemische Substanzen, die die Blutgerinnung hemmten. Eine amerikanische Firma, die sich mit Ungezieferbekämpfung beschäftigte (Wisconsin Alumni Research Foundation) ließ sich einen dieser Wirkstoffe 1948 als Rattengift patentieren; aus dem Firmennamen wurde auch die bis heute gebräuchliche Bezeichnung des Wirkstoffes „Warfarin“ abgeleitet. Die Blutgerinnung funktioniert durch das Zusammenwirken zahlreicher chemischer Substanzen, von denen viele in der Leber gebildet werden. Die chemischen Substanzen werden einfach mit bestimmten Zahlen bezeichnet, z.B. Faktor 6, 7, 8 oder 9). Zur Bildung einiger dieser Faktoren benötigt die Leber Vitamin K. Dies sind das sog. Prothrombin und die Faktoren 5, 7, 9 und 10. Normalerweise sind diese Faktoren zusammen mit den anderen Blutgerinnungsfaktoren an einer chemischen Reaktion beteiligt, die aus einem nicht gerinnungswirksamen Blutbestandteil, dem sog. Fibrinogen, das gerinnungswirksame Fibrin herstellen (Abb. links).
Die Blutgerinnung funktioniert durch das Zusammenwirken zahlreicher chemischer Substanzen, von denen viele in der Leber gebildet werden. Die chemischen Substanzen werden einfach mit bestimmten Zahlen bezeichnet, z.B. Faktor 6, 7, 8 oder 9). Zur Bildung einiger dieser Faktoren benötigt die Leber Vitamin K. Dies sind das sog. Prothrombin und die Faktoren 5, 7, 9 und 10. Normalerweise sind diese Faktoren zusammen mit den anderen Blutgerinnungsfaktoren an einer chemischen Reaktion beteiligt, die aus einem nicht gerinnungswirksamen Blutbestandteil, dem sog. Fibrinogen, das gerinnungswirksame Fibrin herstellen (Abb. links). Auf
diese Weise entsteht ein Blutpfropf (= Blutgerinnsel), das die undichte Gefäßstelle abdichtet. An dieser Gerinnung sind auch noch die Blutplättchen (= Thrombozyten) beteiligt, wodurch es erklärbar wird, daß auch Medikamente wie Aspirin®, die die Funktion der Blutplättchen hemmen die Blutgerinnung abschwächen.
Auf
diese Weise entsteht ein Blutpfropf (= Blutgerinnsel), das die undichte Gefäßstelle abdichtet. An dieser Gerinnung sind auch noch die Blutplättchen (= Thrombozyten) beteiligt, wodurch es erklärbar wird, daß auch Medikamente wie Aspirin®, die die Funktion der Blutplättchen hemmen die Blutgerinnung abschwächen. Besonders geeignet für die Selbstkontrolle des INR-Wertes ist das CoaguChek®S-Gerät der Firma Roche Diagnostics. Das Gerät ist handlich und leicht zu bedienen. Es genügt dabei, zur Messung einen Tropfen Blut aus der Fingerkuppe auf den dafür vorgesehenen Teststreifen aufzubringen: Nach ca. 1 Minute liegt das Meßergebnis vor.
Besonders geeignet für die Selbstkontrolle des INR-Wertes ist das CoaguChek®S-Gerät der Firma Roche Diagnostics. Das Gerät ist handlich und leicht zu bedienen. Es genügt dabei, zur Messung einen Tropfen Blut aus der Fingerkuppe auf den dafür vorgesehenen Teststreifen aufzubringen: Nach ca. 1 Minute liegt das Meßergebnis vor. Wenn Sie auf Marcumar® eingestellt werden wird Ihnen der Arzt einen sogenannten Marcumar®-Ausweis geben. In diesen Ausweis wird eingetragen, warum Sie Marcumar® einnehmen müssen und wie Ihr therapeutischer INR-Bereich ist. Diese Eintragungen erledigt der Arzt, der Ihnen das Marcumar® verordnet. In den Ausweis werden auch die Ergebnisse der regelmäßigen INR-Bestimmungen und die Dosis des Marcumar® eingetragen, die Sie einnehmen sollten.
Wenn Sie auf Marcumar® eingestellt werden wird Ihnen der Arzt einen sogenannten Marcumar®-Ausweis geben. In diesen Ausweis wird eingetragen, warum Sie Marcumar® einnehmen müssen und wie Ihr therapeutischer INR-Bereich ist. Diese Eintragungen erledigt der Arzt, der Ihnen das Marcumar® verordnet. In den Ausweis werden auch die Ergebnisse der regelmäßigen INR-Bestimmungen und die Dosis des Marcumar® eingetragen, die Sie einnehmen sollten.